Ռևմատիկ տենդ
Ռևմատիկ տենդ, սիրտը, հոդերը, մաշկն ու գլխուղեղն ախտահարող վարակիչ հիվանդություն[1]։ Բնորոշ է հիվանդության զարգացումը ստրեպտոկոկային վարակից հետո, երկուսից չորս շաբաթվա ընթացքում[2]։ Բնորոշ ախտանշաններն են տենդը, բազմակի հոդացավերը, ջղաձգումները, մկանացավերը և երբեմն առանց քոր ցանը, օղակաձև էրիթեման[3]։ Սիրտն ախտահարվում է դեպքերի կեսում[3]։ Սրտի փականային համակարգի ախտահարումը, որը հայտնի է որպես սրտի ռևմատիկ հիվանդություն, սովորաբար առաջանում է կրկնվող նոպաներից հետո, բայց կարող է առաջանալ անգամ եզակի դեպքից հետո[3]։ Փականների ախտահարումը կարող է հանգեցնել սրտային անբավարարության, նախասրտերի շողացման և վնասված փականների վարակման[3]։
| Ռևմատիկ տենդ | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Բժշկական մասնագիտություն | սրտաբանություն |
Ռևմատիկ տենդը կարող է առաջանալ վարակային կոկորդաբորբից հետո՝ պայմանավորված թարախածին ստրեպտոկոկով (Streptococcus pyogenes)[4]: Հիվանդության հիմքում ընկած է մարդու սեփական հյուսվածքների նկատմամբ հակամարմինների առաջացումը[3]։ Ժառանգական նախատրամադրվածությամբ պայմավորված, որոշ մադկանց մոտ հիվանդացության ռիսկն ավելի բարձր է[3]։ Այլ ռիսկի գործոններից են թերսնումը և հյուծվածությունը[3]։ Ախտորոշումը դրվում է տարած ստրեպտոկոկային վարակի առկայության և կլինիկական պատկերի հիման վրա[5]։
Պենիցիլինային շարքի հակաբիոտիկներով ստրեպտակոկային գենեզի կոկորդային վարակի բուժումը զգալի նվազեցնում է հիվանդության զարգացման ռիսկը[6]։ Հակաբիոտիկների չարաշահումից խուսափելու նպատակով խորհուրդ է տրվում նախապես լաբորատոր ախտորոշմամբ հաստատել ստրեպտոկոկային վարակի առկայությունը, ինչը հաճախ հասանելի չէ զարգացող երկրներում[7]։ Ռևմատիկ տենդի կանխարգելմանն է ուղղված նաև բերանի խոռոչի սանացիան[7]։ Իսկ արդեն ռևմատիկ տենդի և սրտի ռևմատիկ հիվանդության առկայության դեպքում խորհուրդ է տրվում երկարատև կուրսով հակաբիոտիկների կիրառումը[7]։ Սրտի ռևմատիկ հիվանդության զարգացման դեպքում բուժումն էլ ավելի բարդ է[7]։ Որոշ դեպքերում սրտի փականային համակարգի փոխումն անխուսափելի է[7]։ Այլ բարդությունները բուժվում են ինչպես սովորական պրակտիկայում[7]։
Ամեն տարի դիտվում է երեխաների շրջանում ռևմատիկ տենդով հիվանդացության 325.000 դեպք և սրտի ռևմատիկ հիվանդության զարգացման 33.4 մլն. դեպք[7][8]։ Հիվանդությունն ավելի հաճախ հանդիպում է 5-14 տարեկան երեխաների շրջանում և միայն 12.5% դեպքերում են առաջին նշանները դիտվում մեծահասակների մոտ[9]։ Հիվանդությունն առավել տարածված է զարգացող երկրներում[3]։ 2015 թվականին դիտվել է մահացության 319.400 դեպք, մինչ դեռ 1990 թվականին այդ ցուցանիշը կազմել է 374.00 դեպք[10][11]։ Զարգացոր երկրներում դիտվում է տարեկան 12.5% մահացության դեպք[4]։
Հիվանդության առաջին նկարագրերը հայտնաբերվել են Հիպոկրատի աշխատություններում, մ.թ.ա. 5-րդ դարում[12]։ Ռևմատիկ տենդ անվանումը պայմանավորված է հիվանդության կլինիկական պատկերի խիստ նմանությանը ռևմատիկ ալյ հիվանդություններին[13]։

Ախտանշաններ խմբագրել
Բնորոշ է հիվանդության զարգացումը ստրեպտոկոկային կոկորդաբորբից 2-4 շաբաթ հետո։ Ախտանշաններն են՝ տենդ, թափառող հոդացավեր, ջղաձգումենը, մկանացավերը, և երբեմն, առանց քոր ցան, որը հայտնի է որպես էրիթեմա մարգինատում։ Սրիտն ախտահարվում է դեպքերի կեսում[3]։ Սրտի փականաըին համակարգի ախտահարումը, որը հայտնի է, որպես սրտի ռևմատիկ հիվանդություն, սովորաբար առաջանում է կրկնվող նոպաներից հետո, բայց կարող է առաջանալ անգամ եզակի դեպքից հետո[3]։ Փականների ախտահարումը կարող է հանգեցնել սրտային անբավարարության, նախասրտերի շողացման և վնասված փականների վարակման[3]։
Ախտաֆիզիոլոգիա խմբագրել
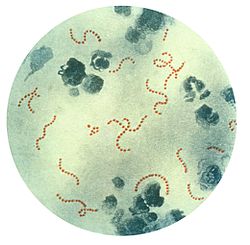
Ռևմատիկ տենդը համակարգային հիվանդություն է, որը պայմանավորված է զարկերակիկների շուրջը տեղակայված շարակցական հյուսվածքի ախտահարմամբ և կարող է առաջանալ A խմբի ß հեմոլիտիկ ստրեպտոկոկով (Streptococcus pyogenes) հարուցված կոկորդաբորբից հետո։ Հավանաբար, դա պայմանավորված է խաչաձև հակագենային ռեակցիայով։ Այս խաչաձև ռեակցիան տիպ 2 գերզգայունության ռեակցիա է և կոչվում է մոլեկուլյար նմանակում (միմիկրիա)։ Սովորաբար B բջիջները ծայրամասերում անդրդվելի են, քանի դեռ չեն դրդվել T բջիջների կողմից։ Ստրեպտոկոկային վարակի օրգանիզմ ներթափանցելու դեպքում հակագեն ներկայացնող բջիջները, ինչպիսիք են B բջիջները, ներկայացնում են բակտերիալ հակագենը CD4+T բջիջներին, որոնք տարբերակվում են T2 հելպեր բջիջների։ T2 հելպերներն էլ իրենց հերթին ակտիվացնում են B բջիջներին, որոնք վեր ածբելով պլազմատիկ բջիջբերի, դրդում են A խմբի ß հեմոլիտիկ ստրեպտոկոկի բջջապատի հանդեպ հակամարմինների առաջացումը։ Այս ամենի հետ մեկտեղ, նույն մեխանիզմով հակագեններ կարող են առաջանալ նաև սրտամկանի և հոդերի հանդեպ, որոնք էլ դառնում են ռևմատիկ տենդի զարգացման պատճառ[14]։ Թարախածին ստրեպտոկոկը (Streptococcus pyogenes) աէրոբ, կոկանման, գրամ-դրական, ոչ շարժուն, սպոր չառաջացնող, շղթաներ և մեծ գաղութներ կազմող մանրէ է[15]։
Թարախածին ստրեպտոկոկն ունի բջջապատ՝ կազմված ճյուղավորված պոլիմերներից, որոնք կարող են պարունակել բարձր հակագենային հատկություններով օժտված M սպիտակուց։ Հակամարմինները, որոնք առաջանում են M սպիտակուցի հանդեպ, կարող են խաչաձև ռեակցիայի արդյունքում որպես հակագեն ընկալել սրտամկանի բջիջների միոզին սպիտակուցը, գլիկոգենը, զարկերակիկների հարթ մկանային շերտը՝ առաջացնելով ցիտոկինների գերարտադրություն և հյուսվածքների քայքայում[16]։ Սակայն միակ ապացուցված խաչաձև ռեկցիան շուրջզարկերակային շարակցական հյուսվածքի հետ ռեկացիան է։ Բորբոքումը պալմանավորված է կոմպլիմենտի կապման ռեակցիայով և Fc ընկալիչներով միջնորդավորված նեյտրոֆիլների և մակրոֆագերի ակտիվացմամբ։ Լուսային մանրադիտակով երևում են Աշոֆի մարմնիկները՝ կազմված ուռճեցված էոզինոֆիլային կոլագենից, որոնք շրջապատված են լիմֆոցիտներով և մակրոֆագերով։ Չափերով մեծ մակրոֆագերը կարող են վեր ածվել Անիչկովի բջիջների կամ Աշոֆի հսկա բջիջների։ Սրտի փականների ռևմատիկ ախտահարումը կարող է նաև պայմանավորված լինել բջջային իմունիտետի ակտիվացմամբ, քանի որ այն կապված է T հելպերների և մակրոֆագերի առկայության հետ[17]։
Ռևմատիկ տենդով հիվանդների մոտ կարող են դիտվել սրտի բոլոր շերտերի ախտահարումներ, որոնք դառնում են տարբետ տեսակի սրտաբորբերի պատճառ։ Բորբոքումը կարող է դառնալ սրտապարկում շճաֆիբրինային էքսուդատի առաջացման պատճառ՝ հայտնի որպես «հացի և կարագի սրտապարկաբորբ» (bread and butter pericarditis), որը սովորաբար ընթանում է առանց բարդությունների։ Բորբոքման մեջ էնդոկարդի ընդգրկումը հանգեցնում է ֆիբրինոզ մեռուկի և սրտի ձախ հատվածների փականների շուրջ գորտնուկների առաջացման։ Սուբէնդոկարդիալ ախտահարումները առաջանում են անհարթ կարծրացումների տեսքով (ՄակԿալումի վահանիկներ)։
Սրտի ռևմատիկ հիվանդություն խմբագրել
Սրտի ռևմատիկ հիվանդությունը քրոնիկ հիվանդություն է, որին բնորոշ են անընդհատ կրկնվող բորբոքումները՝ ֆիբրինոզ վերակառուցմամբ։ Սրտի անատոմիական փոփոխությունները պայմանավորված են փականների հաստացումով, կպումներով, և քորդաների կարճացումով ու հաստացումով[18]։ Հիմքում ընկած է A խմբի ß հեմոլիտիկ ստրեպտոկոկի նկատմամբ իմուն պատասխանով պայմանավորված խաչաձև ռեակցիան, որը բերում է սրտի փականային համակարգի ախտահարման[19]։ Ռևմատիկ տենդով պատճառով առաջացած բորբոքումը, առաջացած սովորաբար մանկական հասակում, դասվում է ռևմատիկ վալվուլիտների շարքին։ Ռևմատիկ տենդով հիվանդների շուրջ 50%-ի մոտ դիտվում է սրտի փականային էնդոթելի ընդգրկվածություն պրոցեսի մեջ[20]։ Սրտի ախտահարվածության աստիճանը կախված է փականների հյուսվածքների վրա ռևմատիկ տենդի դեստրուկտիվ ազդեցության աստիճանից[21]։ Սրտի ռևմատիկ հիվանդության ախտածնությունը մինչև վերջ պարզ չէ, սակայն կարևորվում է մոլեկուլյար միմիկրիայի և ժառանգական նախատրամադրվածության դերը։
Մոլեկուլյար միմիկրիայի հետևանքով սեփական հյուսվածքները հակամարմինների կողմից ընկալվում են որպես օտար՝ A խմբի ß հեմոլիտիկ ստրեպտոկոկի հակածնի հետ խաչաձև ռեակցիայի հետևանքով[22]։ Սրտի փականների էնդոթելը թիրախ է հանդիսանում լիմֆոցիտներով մակածված վնասման համար։ Տվյալ իմունային ռեակցիան առաջին հերթին պայմանավորված է CD4+ T լիմֆոցիտներով[23]։ Նորմայում CD4+ T լիմֆոցիտներով պայմանավորված իմուն պատասխան առաջանում է մանրէային հակածինների հանդեպ, սակայն ՍՌՀ-ն ժամանակ այս մեխանիզմը գործում է ոչ ճշգրիտ և այս լիմֆոցիտները կարող են ակտիվացնել B լիմֆոցիտներին՝ հանգեցնելով սեփական հյուսվածքների հանդեպ սպեցիֆիկ հակամարմինների առաջացմանը։ Այս մեխանիզմն է ընկած սրտի ռևմատիկ հիվանդության ժամանակ սրտի հյուսվածքների հանդեպ հակամարմինների առաջացման ախտածնության հիմքում։ ՍՌՀ-ն ժամանակ հայտնաբերվում է VCAM-1 սպիտակուցը, որը հանդիսանում է լիմֆոցիտների ադհեզիա մակածող գործոն[23]։
Մինչ ժառանգական նախատրամադրվածության դերն ապացուցված չէ, որոշ գենետիկ գործոններ են հայտնաբերվել, որոնք ընկած են ինքնաիմուն պատասխանի հիմքում։ Դրանք MHC դասի II կարգի մոլեկուլներն են՝ տեղակայված լիմֆոցիտների և հակագեն ներկայացնող բջիջների վրա։ Հատկապես կարևորվում են 6-րդ քրոմոսոմի վրա տեղակայված DR և DQ ալելները[24]։ Ալելների տարբեր համակցումներն ավելացնում են հիվանդացության ռիսկը։ Մարդու լեյկոցիտար հակածիններից (ՄԼՀ)(HLA) 2-րդ դասի DR7 (HLA-DR7) հակածինն առաջնային դեր է խաղում սրտի ռևմատիկ հիվանդության առաջացման գործում և տարբեր ալելների հետ համակցության դեպքում պայմանավորում է սրտի փականների ախտահարումը[24]։ MHC II դասի մոլեկուլների դերը ինքնաիմուն ռեակցիայի առաջացման մեջ վերջնականապես պարզ չէ, սակայն, հավանաբար, հիմքում T լիմֆոցիտներին հակագեններ ներկայացնելու գործում HLA մոլեկուլների դերն է։ 6-րդ քրոմոսոմի վրա է տեղակայված նաև ՈՒՆԳ-α (Ուռուցքի նեկրոտիկ գործոն) պայմանավորող գենը, որը նույնպես դեր է խաղում ՍՌՀ առաջացման գործում։ ՈՒՆԳ-α-ի բարձր մակարդակը նույնպես հանգեցնում է փականային էնդոթելի ախտահարման[25]։ Մաննոզ կապող լեկտինը (MBL) կամ մաննոզ կապող սպիտակուցը բորբոքային սպիտակուց է, որը մասնակցում է պաթոգենների ճանաչմանը։ ՍՌՀ-ինդուկցված միտրալ ստենոզը կապում են MBL2 գենի՝ տվյալ սպիտակուցի սինթեզի խթանումն ապահովող ալելների հետ[26]։ Մինչդեռ աորտալ փականային անբավարարությամբ պայմանավորված արյան հետհոսքը՝ նույն գենի այն ալելների հետ, որոնք ճնշում են սպիտակուցի սինթոզը[27]։ Ենթադրվում է նաև այլ գեների ազդեցությունը հիվանդության զարգացման գործում, որոնց ուսումնասիրումը կօգնի ի վերջո բացահայտել հիվանդության ախտածագման բոլոր մեխանիզմերը։
Ախտորոշում խմբագրել
Ախտորոշման առաջին տպագրված չափորոշիչներն առաջարկել է Դ. Ջոնսը 1994 թ.-ին (Ջոնսի մոդիֆիկացված չափորոշիչներ)[28]։ Այս չափորոշիչները պարբերաբար փոփոխվում են Սրտաբանների Ամերիկյան Ասոցիացիայի (American Heart Association) կողմից[29]։ Ըստ Ջոնսի փոփոխված չափորոշիչների, Ռևմատիկ տենդ ախտորոշումը կարող է դրվել, երբ առկա են երկու մեծ կամ մեկ մեծ և երկու փոքր չափորոշիչներ՝ ստրեպտոկոկային վարակի մարկեր հանդիսացող հակաստրեպտոլիզին Օ-ի բարձր տիտրի կամ ԴՆԹ-ազի առկայության դեպքում[30]։ Բացառություն են միայն խորեան և դանդաղ զարգացող աուտոիմուն սրտաբորբը, որոնցից յուրաքանչյուրի առկայությունը բավարար է հիվանդության ախտորոշման համար[31][32][33]։ 2013 թ.-ին «Հնդկական բժշկական հետազոտական ամսագրում» (Indian Journal of Medical Research) տպագրվել է հոդված, որը փաստում է էխոսրտագրության և դոպլեր հետազոտության մեթոդով հայտնաբերված ռևմատիկ տենդի հիվանդացության մեծ թվով դեպքերի մասին, որոնք սակայն չեն համապատասխանում 1992-ի Ջոնսի առաջարկած չափորոշիչներին։ Հայտնաբերվել են մեծ թվով ինչպես սուբկլինիկական, այնպես էլ սրացման մեջ գտնվող ռևմատիկ տենդով հիվանդացության դեպքեր, այն հիվանդների շրջանում, ում անամնեզում նշվել է միայն Սիդենհայմի խորեա[34]։ Ստրեպտոկոկային վարակի նշաններն են քութեշը, հակաստրեպտոլիզին Օ-ի բարձր տիտրերը, կոկորդից վերցրած ցանքսի դրական պատասխանը[35]։
Մեծ չափորոշիչներ խմբագրել
- Բազմակի հոդաբորբեր. մեծ հոդերի թափառող բորբոքումներ, որոնք սովորաբար սկսվում են ոտքերից՝ աստիճանաբար տարածվելով դեպի վեր։
- Սրտաբորբեր. սրտամկանի բորբոքում (միոկարդիտ), կարող է դրսևորվել որպես կանգային սրտային անբավարարություն՝ հևոցով, սրտապարկաբորբով, աղմուկներով ուղեկցվող։
- ենթամաշկային հանգույցներ. անցավ, կոլագենային թելիկների կուտակում՝ ոսկրերի կամ ջլերի շուրջ։ Բնորոշ տեղակայումներն են դաստակի դրսային, արմունկի դրսային և ծնկան առաջային հատվածները։
- Կարմրամաշկություն (Erythema marginatum). ձգձգվող կարմրավուն ցան, որը սկսվում է իրանից կամ արմնկային հատվածներից որպես բիծ։ Այն ունի դեպի դուրս տարածման հակում, կենտրոնում դատարկ օղակների տեսքով, որոնք միաձուլման հակում ունեն, ինչի շնորհիվ կարող են նմանվել օձի։ Տիպիկ է ցանի տեղակայումը դեմքին, կարող է բարդանալ ջերմությամբ։
- Սիդերմանի խորեա. (Սուրբ Վիտասի պար). բնորոշ անկառավարելի դեմքի և արմունկների շարժումներ։ Կարող է ի հայտ գալ հիվանդության զարգացման սկզբից մոտ 3 ամիս հետո։
Փոքր չափորոշիչներ խմբագրել
- Տենդ 38.2–38.9 °C (100.8–102.0 °F)
- Հոդացավեր. ցավ առանց այտուցի (չի ընդգրկվում, եթե նշվում են հոդաբորբեր, որպես մեծ չափորոշիչ)
- էրիթրոցիտների նստեցման արագության բարձրացում կամ Ç ռեակտիվ սպիտակուցի բարձր մակարդակ
- Լեյկոցիտոզ
- ԷՍԳ փոփոխություններ՝ սրտի պաշարումների նշաններ, ինչպիսիք են PR ինտերվալի երկարացում (չի ընդգրկվում, եթե նշվում է սրտաբորբ, որպես մեծ չափորոշիչ)
- Նախկինում տարված ռևմատիկ տենդ կամ անախտանշանային սրտային հիվանդություն։
Կանխարգելում խմբագրել
Ստրեպտոկոկային կոկորդաբորբի ժամանակին և ճշգրիտ բուժումը հակաբիոտիկներով ռևմատիկ տենդի կանխարգելման արդյունավետ միջոց է[36]։
Նախկինում ռևմատիկ տենդով հիվանդացության դեպքում խորհուրդ է տրվում հակաբրոտիկների օգտագործումը կանխարգելիչ նպատակով[36]։ 2017 թվականի տվյալներով արդեն հիվանդության առկայության դեպքում երկարատև օգտագործման հակաբիոտիկների արդյունավետությունն ապացուցող տվյալները բավարար չեն[37]։
Ըստ Սրտաբանների Ամերիկյան Ասոցիացիայի (American Heart Association) այն մարդկանց շրջանում, ովքեր հիվանդության պատմության մեջ նշում են բակտերիալ էնդոկարդիտ, սրտի փոխպատվաստուկ, սրտի արհեստական փականներ կամ սրտի բնածին արատներ, ցանկալի է երկարատև օգտագործվող հակաբիոտիկների կիրառումը[38]։
Բուժում խմբագրել
Բուժման հիմքում ընկած է բորբոքային պրոցեսների ակտիվության նվազեցումը հակաբորբոքիչ միջոցներով, ինչպիսիք են ասպիրինը կամ կորտիկոստերոիդները:Կոկորդից վերցրած քսուկի՝ ստրեպտոկոկի հանդեպ դրական պատասխանի դեպքում անցկացվում է հակաբիոտիկային բուժում[39]։
Նախընտրությունը տրվում է ասպիրինային թերապիային, որը կիրառվում է բարձր դեղաչափերով[40]։
Պետք է ուշադրություն դարձնել կողմնակի էֆեկտներին՝ գաստրիտ, սալիցիլատային թունավորում։ Երեխաների շրջանում ասպիրինի կիրառումը կարող է հանգեցնել Ռեյի համախտանիշի առաջացմանը, ինչը հանդիսանում է շատ լուրջ և մահացության բարձր ռիսկով ախտահարում։ Այդ իսկ պատճառով կարևոր է ռիսկերի, առավելությունների և այլընտրանքային բուժման հնարավորությունների պատշաճ գնահատումը երեխաներին և դեռահասներին ասպիրինային կամ ասպիրին պարունակող միջոցներով բուժում նշանակելիս։
Պատվաստում խմբագրել
Թարախածին ստրեպտոկոկի (S. pyogenes ) դեմ մինչ այժմ պատվաստանյութ հասանելի չէ, սակայն կատարվում են հետազոտական աշխատանքներ[41]։ Պատվաստանյութ սինթեզելու դժվարությունը կայանում է նրանում, որ գոյություն ունեն թարախածին ստրեպտոկոկի բազում շճատիպեր։ Բացի այդ, պահանջվում է բավականին երկար ժամանակ պատվաստանյութի փորձարկման և այն հասարակության լայն շերտերի կիրառման պարագայում անվտանգ դարձնելու համար[42]։
Ներկայումս չկան S. pyogenes վարակի դեմ պատվաստանյութեր, սակայն ներկայումս կատարվում են հետազոտություններ այդ ուղղությամբ[43]։ Դժվարությունները կապված են S. pyogenes բազմաթիվ շտամերի, պատվաստանյութի անվտանգությունը պարզելուն ուղղված փորձարկումների երկար ժամանակ պահանջելու հետ[44]։
Վարակվածություն խմբագրել
Կոկորդից վերցրած քսուկի՝ ստրեպտոկոկի հանդեպ դրական պատասխանի դեպքում պետք է անցկացվի պենիցիլինային բուժում, ալերգիկ նշանների բացակայությա պայմաններում։ Հակաբիոտիկային բուժումը չի կարող փոփոխել սրտի ներգրավվածությունը ռևմատիկ տենդի զարգացման մեջ[45]։ Կան տվյալներ բենզադինի և բենզիլպենիցիլինի կիրառման արդյունավետության մասին։
Այն հիվանդների շրջանում, ովքեր ունեցել են ռևմատիկ տենդի մեկ նոպա, անցկացվում է երկարատև ազդեցության պենիցիլինային բուժում՝ ամսական մեկ ներարկում 5 տարվա ընթացքում։ Սրտաբորբի առկայության դեպքում բուժումն անցկացվում է 40 տարիների ընթացքում։ Բուժման մյուս անկյունաքարը ցածր դեղաչափով հակաբիոտիկների օգտագործումն է (պենիցիլին, սուլֆադիլազին, էրիթրոմիցին), ախտադարձի կանխարգելման նպատակով։
Բորբոքում խմբագրել
Մինչ կորտիկոստերոիդներն օգտագործվում են շատ հաճախ, նրանց արդյունավետության ապացույցները համոզիչ չեն[3]։ Սալիցիլատներն օգտագործվում են ցավի դեմ։
Ցանկալի է անցնել ստերոիդային բուժման, երբ սիրտն ընդգրկվում է պրոցեսի մեջ։ Ստերոիդների օգտագործումը կարող է կանխարգելել հյուսվածքների հետագա վնասումը, այնպիսի բարդությունների առաջացումը, ինչպիսին է միտրալ ստենոզը։
Սրտային անբավարարություն խմբագրել
Որոշ հիվանդների մոտ զարգանում է ախտանշանային սրտաբորբ, որը դրսևորվում է որպես կանգային սրտային անբավարարություն։ Այս դեպքում իրականացվում է սրտային անբավարարության դասական բուժում՝ ԱՓՖ ինհիբիտորներ, միզամուղներ, ẞ-պաշարիչներ, դիգօքսին։ Ի տարբերություն ոչ ռևմատիկ սրտային անբավարարությանը, ռևմատիկ հիվանդությունների հետևանքով առաջացած սրտային անբավարարությունն առավել լավ է ենթարկվում կորտիկոստերոիդային բուժմանը։
Համաճարակաբանություն խմբագրել
Շուրջ 33 մլն. մարդ տառապում է սրտի ռևմատիկ հիվանդությամբ, որոնցից 47 մլն. ունի սրտի փականների անախտանիշ վնասում[47]։ 2010 թվականի տվյալներով գրանցվել է 345.000 մահվան դեպք, մինչդեռ 1990 թվականին այդ ցուցանիշը կազմել է 463.000[48]:
Արևմտյան երկրներում 1960թ.-ից սկսած զգալի նվազել են հիվանդացության դեպքերը, ինչը հավանաբար, կապված է ստրեպտոկոկային վարակի դեմ իրականացվող համատարած հակաբակտերիալ բուժման հետ։ Չնայած 20-րդ դարի սկզբից ԱՄՆ-ում ռևմատիկ տենդի ոչ մեծ տարածվածությանը, 1980-ական թվականներից սկսած դիտվել են մի քանի բռնկման դեպքեր[49]։ Հիվանդությունն առավել տարածված է բնիկ ավստրալիացիների (հատկապես կենտրոնական և հյուսիսային Ավստրալիայում), մաորի ցեղի, խաղաղօվկիանոսյան կղզիների բնակիչների շրջանում, ինչպես նաև Սահարայից հարավ գտնվող Աֆրիկյան շրջաններում, Լատինական Ամերիկայում, Հնդկական թերակղզում, Միջին Արևելքում և Հյուսիսային Աֆրիկայում[50]։
Դեպքերի մեծամասնությունում ռևմատիկ տենդով հիվաանդանում են 5-17 տարեկան երեխաները։ Սովորաբար առաջին նշաններն ի հայտ են գալիս ստրեպտոկոկային կոկորդաբորբից 20 օր հետո։ Դեպքերի մեկ երրորդում զարգացող ստրեպտոկոկային վարակը կարող է ընթանալ անախտանիշ։
Չբուժված ստրեպտոկոկային վարակի հետևանքով ռևմատիկ տենդի առաջացման հավանականությունը 3% է:Մինչդեռ ախտադարձերի հավանականությունը չբուժված վարակի դեպքում զգալիորեն ավելի մեծ է (մոտ 50%)[51]։ Հակաբիոտիկների կիրառման պարագայում հիվանդության զարգացման ռիսկը նվազում է։ Այն հիվանդները, ում մոտ հիվանդության առաջացման պատճառը չի վերացվել, ունեն հետագա սրացումների բարձր ռիսկ՝ կապված ստրեպտոկոկային վարակի հետ։
Ախտադարձերի հավանականությունը կապված է հակաբիոտիկների ոչ կանոնավոր կիրառման հետ, հատկապես հիվանդության առաջին կլինիկական նշաններից հետո 3-5 տարիների ընթացքում։ Ախտադարձերը կարող են դառնալ սրտի փականների ախտահարման պատճառ։ Սրտային բարդությունները շատ ծանր են ընթանում և երկարատև են, հատկապես, երբ պրոցեսի մեջ ընդգրկված են փականները։ Հարավ-արևելյան Ասիայի,Սահարայից հարավ գտնվող Աֆրիկյան երկրներում, Օվկիանիայի երկրներում սրտի աուսկուլտացիայով հայտնաբերվել է սրտի ռևմատիկ հիվանդություն 1000 երեխայից 2.9%-ի մոտ, իսկ էխոսրտագրությամբ՝ 1000 երեխայից 12.9%-ի մոտ[52][53][54][55]։
Ծանոթագրություններ խմբագրել
- ↑ Marijon, E; Mirabel, M; Celermajer, DS; Jouven, X (10 March 2012). "Rheumatic heart disease". Lancet. 379 (9819): 953–6Տ. doi:10.1016/S0140-6736(11)61171-9. PMID 22405798.
- ↑ Lee, KY; Rhim, JW; Kang, JH (March 2012). "Kawasaki disease: laboratory findings and an immunopathogenesis on the premise of a "protein homeostasis system"". Yonsei Medical Journal. 53 (2): 262–75. doi:10.3349/ymj.2012.53.2.262. PMC 3282974. PMID 22318812.
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 Marijon, E; Mirabel, M; Celermajer, DS; Jouven, X (10 March 2012). "Rheumatic heart disease". Lancet. 379 (9819): 953–64. doi:10.1016/S0140-6736(11)61171-9. PMID 22405798
- ↑ 4,0 4,1 Marijon, E; Mirabel, M; Celermajer, DS; Jouven, X (10 March 2012). "Rheumatic heart disease". Lancet. 379 (9819): 953–64. doi:10.1016/S0140-6736(11)61171-9. PMID 22405798.
- ↑ "Rheumatic Fever 1997 Case Definition". cdc.gov. 3 February 2015. Archived from the original on 19 February 2015. Retrieved 19 February 2015.
- ↑ Spinks, A; Glasziou, PP; Del Mar, CB (5 November 2013). "Antibiotics for sore throat". The Cochrane Database of Systematic Reviews. 11: CD000023. doi:10.1002/14651858.CD000023.pub4. PMID 24190439.
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 References Marijon, E; Mirabel, M; Celermajer, DS; Jouven, X (10 March 2012). "Rheumatic heart disease". Lancet. 379 (9819): 953–64. doi:10.1016/S0140-6736(11)61171-9. PMID 22405798.
- ↑ GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8 October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282
- ↑ Kumar, Vinay; Abbas, Abul K; Fausto, Nelson; Mitchell, Richard N (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. pp. 403–6. ISBN 978-1-4160-2973-1
- ↑ GBD 2015 Mortality and Causes of Death, Collaborators. (8 October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–171. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ↑ Quinn, RW (1991). "Did scarlet fever and rheumatic fever exist in Hippocrates' time?". Reviews of infectious diseases. 13 (6): 1243–4. doi:10.1093/clinids/13.6.1243. PMID 1775859
- ↑ "rheumatic fever" at Dorland's Medical Dictionary
- ↑ Abbas, Abul K.; Lichtman, Andrew H.; Baker, David L.; et al. (2004). Basic immunology: functions and disorders of the immune system (2 ed.). Philadelphia, Pennsylvania: Elsevier Saunders. ISBN 978-1-4160-2403-3.
- ↑ "Streptococcus pyogenes – Pathogen Safety Data Sheets". Public Health Agency of Canada. 18 February 2011. Archived from the original on 17 January 2017. Retrieved 15 April 2017
- ↑ Faé KC, da Silva DD, Oshiro SE, et al. (May 2006). "Mimicry in recognition of cardiac myosin peptides by heart-intralesional T cell clones from rheumatic heart disease". J. Immunol. 176 (9): 5662–70. doi:10.4049/jimmunol.176.9.5662. PMID 16622036
- ↑ Cotran, Ramzi S.; Kumar, Vinay; Fausto, Nelson; Nelso Fausto; Robbins, Stanley L.; Abbas, Abul K. (2005). Robbins and Cotran pathologic basis of disease. St. Louis, Mo: Elsevier Saunders. ISBN 0-7216-0187-1. Արխիվացված է օրիգինալից 2005 թ․ սեպտեմբերի 10-ին.
- ↑ Cotran, Ramzi S.; Kumar, Vinay; Fausto, Nelson; Nelso Fausto; Robbins, Stanley L.; Abbas, Abul K. (2005). Robbins and Cotran pathologic basis of disease. St. Louis, Mo: Elsevier Saunders. ISBN 0-7216-0187-1. Archived from the original on 10 September 2005.
- ↑ Kaplan, MH; Bolande, R; Rakita, L; Blair, J (1964). "Presence of Bound Immunoglobulins and Complement in the Myocardium in Acute Rheumatic Fever. Association with Cardiac Failure". The New England Journal of Medicine. 271 (13): 637–45. doi:10.1056/NEJM196409242711301. PMID 14170842.
- ↑ Caldas, AM; Terreri, MT; Moises, VA; Silva, CM; Len, CA; Carvalho, AC; Hilário, MO (2008). "What is the true frequency of carditis in acute rheumatic fever? A prospective clinical and Doppler blind study of 56 children with up to 60 months of follow-up evaluation". Pediatric cardiology. 29 (6): 1048–53. doi:10.1007/s00246-008-9242-z. PMID 18825449
- ↑ Brice, Edmund A. W; Commerford, Patrick J. (2005). "Rheumatic Fever and Valvular Heart Disease". In Rosendorff, Clive. Essential Cardiology: Principles and Practice. Totowa, New Jersey: Humana Press. pp. 545–563. doi:10.1007/978-1-59259-918-9_30. ISBN 978-1-59259-918-9.
- ↑ Guilherme, L; Kalil, J; Cunningham, M (2006). "Molecular mimicry in the autoimmune pathogenesis of rheumatic heart disease". Autoimmunity. 39 (1): 31–9. doi:10.1080/08916930500484674. PMID 16455580.
- ↑ 23,0 23,1 Kemeny, E; Grieve, T; Marcus, R; Sareli, P; Zabriskie, JB (1989). "Identification of mononuclear cells and T cell subsets in rheumatic valvulitis". Clinical immunology and immunopathology. 52 (2): 225–37. doi:10.1016/0090-1229(89)90174-8. PMID 2786783
- ↑ 24,0 24,1 Stanevicha, V; Eglite, J; Sochnevs, A; Gardovska, D; Zavadska, D; Shantere, R (2003). "HLA class II associations with rheumatic heart disease among clinically homogeneous patients in children in Latvia". Arthritis Research & Therapy. 5 (6): R340–R346. doi:10.1186/ar1000. PMC 333411. PMID 14680508
- ↑ Stanevicha, V; Eglite, J; Sochnevs, A; Gardovska, D; Zavadska, D; Shantere, R (2003). "HLA class II associations with rheumatic heart disease among clinically homogeneous patients in children in Latvia". Arthritis Research & Therapy. 5 (6): R340–R346. doi:10.1186/ar1000. PMC 333411. PMID 14680508.
- ↑ Schafranski, MD; Pereira Ferrari, L; Scherner, D; Torres, R; Jensenius, JC; De Messias-Reason, IJ (2008). "High-producing MBL2 genotypes increase the risk of acute and chronic carditis in patients with history of rheumatic fever". Molecular Immunology. 45 (14): 3827–31. doi:10.1016/j.molimm.2008.05.013. PMID 18602696.
- ↑ Ramasawmy, R; Spina, GS; Fae, KC; Pereira, AC; Nisihara, R; Messias Reason, IJ; Grinberg, M; Tarasoutchi, F; Kalil, J; Guilherme, L. (2008). "Association of Mannose-Binding Lectin Gene Polymorphism but Not of Mannose-Binding Serine Protease 2 with Chronic Severe Aortic Regurgitation of Rheumatic Etiology". Clinical and Vaccine Immunology. 15 (6): 932–936. doi:10.1128/CVI.00324-07. PMC 2446618. PMID 18400978.
- ↑ Jones, T Duckett (1944). "The diagnosis of rheumatic fever". JAMA. 126 (8): 481–4. doi:10.1001/jama.1944.02850430015005
- ↑ Ferrieri, P; Jones Criteria Working, Group (2002). "Proceedings of the Jones Criteria workshop". Circulation. Jones Criteria Working Group. 106 (19): 2521–3. doi:10.1161/01.CIR.0000037745.65929.FA. PMID 12417554. Archived from the original on 31 December 2005.
- ↑ Kumar, Vinay; Abbas, Abul K; Fausto, Nelson; Mitchell, Richard N (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. pp. 403–6. ISBN 978-1-4160-2973-1.
- ↑ Parrillo, Steven J. "Rheumatic Fever". eMedicine. DO, FACOEP, FACEP. Archived from the original on 8 July 2007. Retrieved 14 July 2007
- ↑ "Guidelines for the diagnosis of rheumatic fever. Jones Criteria, 1992 update". JAMA. Special Writing Group of the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease of the Council on Cardiovascular Disease in the Young of the American Heart Association. 268 (15): 2069–73. 1992. doi:10.1001/jama.268.15.2069. PMID 1404745
- ↑ Saxena, Anita (2000). "Diagnosis of rheumatic fever: Current status of Jones criteria and role of echocardiography". Indian Journal of Pediatrics. 67 (4): 283–6. doi:10.1007/BF02758174. PMID 11129913.
- ↑ Kumar, RK; Tandon, R (2013). "Rheumatic fever & rheumatic heart disease: The last 50 years". The Indian Journal of Medical Research. 137 (4): 643–658. PMC 3724245. PMID 23703332.
- ↑ Ed Boon, Davidson's General Practice of Medicine, 20th edition. P. 617.
- ↑ 36,0 36,1 Gerber, MA; Baltimore, RS; Eaton, CB; Gewitz, M; Rowley, AH; Shulman, ST; Taubert, KA (24 March 2009). "Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics". Circulation. 119 (11): 1541–51. doi:10.1161/circulationaha.109.191959. PMID 19246689.
- ↑ Nulu, S; Bukhman, G; Kwan, GF (February 2017). "Rheumatic Heart Disease: The Unfinished Global Agenda". Cardiology clinics. 35 (1): 165–180. doi:10.1016/j.ccl.2016.08.006. PMID 27886787
- ↑ "What About My Child and Rheumatic Fever?" (PDF). American Heart Association. Archived (PDF) from the original on 6 April 2013. Retrieved 23 February 2014
- ↑ "WHO | Rheumatic fever and rheumatic heart disease". www.who.int. Archived from the original on 7 March 2017. Retrieved 1 February 2017.
- ↑ "Aspirin Monograph for Professionals - Drugs.com". Drugs.com. American Society of Health-System Pharmacists. Archived from the original on 25 April 2017. Retrieved 30 March 2017.
- ↑ "Collaboration aims for rheumatic fever vaccine". sciencemediacentre.co.nz. 18 September 2014. Archived from the original on 15 April 2017. Retrieved 16 April 2017.
- ↑ "Initiative for Vaccine Research (IVR) – Group A Streptococcus". World Health Organization. Archived from the original on 13 May 2012. Retrieved 15 June 2012.
- ↑ «Collaboration aims for rheumatic fever vaccine». sciencemediacentre.co.nz. 2014 թ․ սեպտեմբերի 18. Արխիվացված օրիգինալից 2017 թ․ ապրիլի 15-ին. Վերցված է 2017 թ․ ապրիլի 16-ին.
- ↑ «Initiative for Vaccine Research (IVR) – Group A Streptococcus». World Health Organization. Արխիվացված է օրիգինալից 2012 թ․ մայիսի 13-ին. Վերցված է 2012 թ․ հունիսի 15-ին.
- ↑ "WHO | Rheumatic fever and rheumatic heart disease". www.who.int. Archived from the original on 7 March 2017. Retrieved 1 February 2017
- ↑ «WHO Disease and injury country estimates». World Health Organization. 2009. Արխիվացված օրիգինալից 2014 թ․ փետրվարի 2-ին. Վերցված է 2009 թ․ նոյեմբերի 11-ին.
- ↑ Nulu, S; Bukhman, G; Kwan, GF (February 2017). "Rheumatic Heart Disease: The Unfinished Global Agenda". Cardiology clinics. 35 (1): 165–180. doi:10.1016/j.ccl.2016.08.006. PMID 27886787.
- ↑ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. PMID 23245604
- ↑ "Rheumatic fever". Medline Plus Medical Encyclopedia. NLM/NIH. Archived from the original on 7 April 2016
- ↑ "Rheumatic heart disease". Menzies Institute for Medical Research. Retrieved 1 September 2018
- ↑ Porth, Carol (2007). Essentials of pathophysiology: concepts of altered health states. Hagerstown, MD: Lippincott Williams & Wilkins. ISBN 0-7817-7087-4.
- ↑ Marijon, Eloi; Ou, Phalla; Celermajer, David S.; Ferreira, Beatriz; Mocumbi, Ana Olga; Jani, Dinesh; Paquet, Christophe; Jacob, Sophie; Sidi, Daniel (2007-08-02). "Prevalence of rheumatic heart disease detected by echocardiographic screening". The New England Journal of Medicine. 357 (5): 470–476. doi:10.1056/NEJMoa065085. ISSN 1533-4406. PMID 17671255.
- ↑ Rothenbühler, Martina; O'Sullivan, Crochan J.; Stortecky, Stefan; Stefanini, Giulio G.; Spitzer, Ernest; Estill, Janne; Shrestha, Nikesh R.; Keiser, Olivia; Jüni, Peter (2014-12-01). "Active surveillance for rheumatic heart disease in endemic regions: a systematic review and meta-analysis of prevalence among children and adolescents". The Lancet Global Health. 2 (12): e717–726. doi:10.1016/S2214-109X(14)70310-9. ISSN 2214-109X. PMID 25433627.
- ↑ Shrestha NR; Karki P; Mahto R; et al. (2016-03-02). "Prevalence of subclinical rheumatic heart disease in eastern nepal: A school-based cross-sectional study". JAMA Cardiology. 1: 89. doi:10.1001/jamacardio.2015.0292. ISSN 2380-6583.
- ↑ Beaton, Andrea; Okello, Emmy; Lwabi, Peter; Mondo, Charles; McCarter, Robert; Sable, Craig (2012-06-26). "Echocardiography screening for rheumatic heart disease in Ugandan schoolchildren". Circulation. 125 (25): 3127–3132. doi:10.1161/CIRCULATIONAHA.112.092312. ISSN 1524-4539. PMID 22626741.
Արտաքին հղումներ խմբագրել
- Rheumatic fever information Արխիվացված 2018-04-17 Wayback Machine from Seattle Children's Hospital Heart Center
- Jones major criteria, Mnemonic Արխիվացված 2017-08-04 Wayback Machine
- Rheumatic Heart Disease Network Արխիվացված 2015-10-07 Wayback Machine
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Ռևմատիկ տենդ» հոդվածին։ |