Նեֆրիտիկ համախտանիշ
Նեֆրիտիկ համախտանիշ, երիկամների բորբոքային հիվանդությամբ՝ նեֆրիտով պայմանավորված ախտանիշների ամբողջություն։ Այս հիվանդությունը հաճախ ախտահարում է երիկամների կծիկները, ուստի կոչվում է գլոմերուլոնեֆրիտ։ Գլոմերուլոնեֆրիտը բնութագրվում է կծիկների հիմային թաղանթի բորբոքումով և բարակեցումով, ինչպես նաև կծիկի պոդոցիտներում փոքր անցքերի առաջացումով։ Այս անցքերը, բավականաչափ մեծանալով, բաց են թողնում արյան սպիտակուցները և էրիթրոցիտները դեպի մեզ (համապատասխանաբար առաջացնելով պրոտեինուրիա և հեմատուրիա)։ Ի տարբերություն սրան՝ նեֆրոտիկ համախտանիշը բնութագրվում է պրոտեինուրիայով և մի շարք այլ ախտանիշներով, սակայն ոչ հեմատուրիայով[1]։ Արյան մեջ ալբումինի ցածր մակարդակ, ինչպես նեֆրոտիկ համախտանիշի դեպքում, կարող է դիտվել նաև նեֆրիտիկ համախտանիշի պարագայում, քանի որ տեղի է ունենում ալբումինի անցում արյունից դեպի մեզ[2]։
| Նեֆրիտիկ համախտանիշ | |
|---|---|
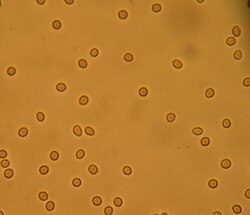 Հեմատուրիայի մանրադիտակային պատկեր (նեֆրիտիկ համախտանիշի նշաններից մեկն է) | |
| Պատճառ | ինֆեկցիոն, աուտոիմուն կամ թրոմբոտիկ |
| Հիվանդության ախտանշաններ | հեմատուրիա, հիպերտենզիա, օլիգուրիա, պրոտեինուրիա |
| Բժշկական մասնագիտություն | Նեֆրոլոգիա |
| ՀՄԴ-9 | 580 |
| ՀՄԴ-10 | N00, N01, N03 և N05 |
| Ախտորոշում | մեզի ընդհանուր անալիզ, արյան բիոքիմիական անալիզ, երիկամների բիոպսիա |
| Բուժում | միզամուղներ, հակագերճնշումային դեղեր, գլյուկոկորտիկոստերոիդներ |
Նշաններ և ախտանիշներ խմբագրել
Պատմականորեն նեֆրիտիկ համախտանիշը բնութագրվել է մեզի մեջ արյան առկայությամբ (հեմատուրիա), բարձր զարկերակային ճնշումով (հիպերտենզիա), մեզի արտազատման նվազմամբ <400 մլ/օր (օլիգուրիա), էրիթրոցիտար գլանիկներով, պիուրիայով և մեղմից մինչև չափավոր արտահայտված պրոտեինուրիայով[3][4]։ Բուժման բացակայությունը ի վերջո կարող է հանգեցնել ազոտեմիայի և ուրեմիկ ախտանիշների առաջացման[4]։ Ախտանիշների այս համախումբը տարբերվում է նեֆրոտիկ համախտանիշի դասական պատկերից (զանգվածային պրոտեինուրիա >3.5 գ/օր, պլազմայում ալբումինի ցածր մակարդակ (հիպոալբումինեմիա) <3 գ/լ, տարածուն այտուցներ և հիպերլիպիդեմիա)[3][5]։
Նեֆրիտիկ համախտանիշի դեպքում կարող են դիտվել հետևյալ նշանները և ախտանիշները՝
- Հեմատուրիա (էրիթրոցիտների առկայություն մեզում)[6]
- Պրոտեինուրիա (սպիտակուցների առկայություն մեզում)՝ ենթանեֆրոտիկ քանակներից (<3.5 գ/օր) մինչև >10 գ/օր[2], որը, սակայն, հազվադեպ է գերազանցում նեֆրոտիկ համախտանիշին բնորոշ պրոտեինուրիան[7]։
- Հիպերտենզիա[8], հանգստի վիճակում զարկերակային ճնշումը մշտապես 130/80 կամ 140/90 է և ավելի բարձր[9]։
- Տեսողության սրության իջեցում (մշուշոտ տեսողություն)[10]
- Ազոտեմիա (պլազմայում միզանյութի և կրեատինինի բարձր մակարդակ)[11]
- Օլիգուրիա (մեզի արտազատման նվազում<400 մլ/օր)[11]
- Էրիթրոցիտար գլանիկներ (հայտնաբերվում են մեզի մանրադիտակային քննությամբ)[12]
- Պիուրիա (լեյկոցիտների կամ թարախի առկայություն մեզում)[12]
Պատճառագիտություն խմբագրել
Նեֆրիտիկ համախտանիշի հիմքում ընկած է կծիկային մազանոթների արտահայտված բորբոքային վնասումը, որը կարող է փոխկապակցված լինել ստորև քննարկվող մի շարք հիվանդագին վիճակների հետ։ Առաջացած բորբոքման պատճառը կարող է լինել վարակային, աուտոիմուն կամ թրոմբոտիկ[13]։ Նեֆրիտիկ համախտանիշի պատճառները հնարավոր է տարանջատել ըստ տարիքային խմբերում տարածվածության, սակայն անհրաժեշտ է հիշել, որ երեխաներին/դեռահասներին բնորոշ հիվանդագին վիճակները ավելի հազվադեպ կարող են հանդիպել նաև մեծահասակների շրջանում, և ընդհակառակը[10]։
Երեխաներ/Դեռահասներ խմբագրել
- IgA նեֆրոպաթիա (կարևոր է՝ տարբերվում է հետստրեպտոկոկային գլոմերուլոնեֆրիտից ախտանիշների առաջացման ժամանակով), առավել հաճախ ախտորոշվում է այն երեխաների շրջանում, ովքեր վերջերս ունեցել են վերին շնչուղիների վարակային հիվանդություն։ Ախտանիշները, որպես կանոն, ի հայտ են գալիս վերին շնչուղիների ոչ սպեցիֆիկ վարակի սկզբից 1-2 օրվա ընթացքում գոտկային/որովայնի շրջանի սուր ցավի, տեսանելի հեմատուրիայի (մեզի գույնը՝ մուգ շագանակագույն կամ կարմիր), վերջույթների և/կամ դեմքի շրջանի այտուցների տեսքով[14]։
- Հետստրեպտոկոկային գլոմերուլոնեֆրիտ (ՀՍԳՆ), ինչպես IgA նեֆրոպաթիան՝ առավել հաճախ հանդիպում է վերջերս վերին շնչուղիների վարակ ունեցած երեխաների շրջանում։ Այնուամենայնիվ, ի տարբերություն IgA նեֆրոպաթիայի, ՀՍԳՆ սովորաբար զարգանում է ստրեպտոկոկերով առաջացած վերին շնչուղիների վարակի առողջացումից 2-3 շաբաթ անց[15]։ Հիվանդության սկզբնական ախտանիշները շատ նման են IgA նեֆրոպաթիային և դրսևորվում են որովայնային ցավի, հեմատուրիայի, այտուցների և օլիգուրիայի տեսքով[16]։
- Շյոնլայն-Հենոխի պուրպուրա (ՇՀՊ), հաճախ դիտվում է որպես IgA նեֆրոպաթիայի համակարգային ձև, հանդիսանում է մանր անոթների համակարգային վասկուլիտ, որը բնութագրվում է տարբեր օրգաններում IgA հակամարմիններով կազմված իմունային համալիրների նստեցումով։ Այս վիճակը երեխաների շրջանում առավել հաճախ արտահայտվում է շոշափվող պուրպուրայի, որովայնային ցավի և արթրիտի տեսքով։ Երիկամների ախտահարում տեղի է ունենում IgA իմունային համալիրների նստեցումով երիկամների կծիկներում՝ IgA նեֆրոպաթիայի նման և կլինիկորեն արտահայտվում է վերջինիս պես[17]։
- Հեմոլիտիկ-ուրեմիկ համախտանիշ (ՀՈՒՀ), դեպքերի մեծ մասում հաջորդում է E.coli-ի սպեցիֆիկ O157:H7 շճատիպով հարուցված ինֆեկցիոն դիարեային (փորլուծություն)։ Այս բակտերիաների կողմից արտադրվող տոքսինը առաջացնում է տարածուն բորբոքում և բազմաթիվ թրոմբների գոյացում մանր անոթներում (թրոմբոտիկ միկրոանգիոպաթիա)։ Երբ բորբոքումը հասնի երիկամներին կամ համակարգային բորբոքման արգասիքները կուտակվեն երիկամներում, պացիենտի մոտ կսկսեն արտահայտվել նեֆրիտիկ համախտանիշի կամ հնարավոր երիկամների սուր վնասման (արյան մեջ կրեատինինի, միզանյութի բարձր քանակներ) նշաններ[18]։
Մեծահասակներ խմբագրել
- Գուդպաչերի համախտանիշ, հազվադեպ հանդիպող աուտոիմուն հիվանդություն, որի դեպքում առաջանում են աուտոհակամարմիններ թոքերում և երիկամներում տեղակայված հիմային թաղանթների հանդեպ։ Հիմային թաղանթի վնասումն առաջացնում է արյունահոսություն, ուստի այս հիվանդությունը հաճախ արտահայտվում է հեմատուրիայի և արյունախխման տեսքով։ Եթե ճիշտ ժամանակին չկատարվի բուժում պլազմաֆերեզի միջոցով՝ հակամարմինները հեռացնելու նպատակով, կարող է զարգանալ թոքերի/երիկամների անդարձելի վնասում[19]։
- Համակարգային կարմիր գայլախտ (ՀԿԳ), կարող է ախտահարել մարդու օրգանիզմի գրեթե յուրաքանչյուր օրգան-համակարգ, ընդգրկելով այդ թվում երիկամները։ ՀԿԳ-ի դեպքում առաջացած աուտոհակամարմինները կարող են առաջացնել իմուն համալիրներ, որոնք, նստելով կծիկների հիմային թաղանթի վրա, առաջացնում են բորբոքում և նպաստում նեֆրիտիկ համախտանիշի զարգացմանը[20]։
- Արագ պրոգրեսիվող գլոմերուլոնեֆրիտ, երիկամների ֆիլտրացիոն ֆունկցիայի սրընթաց նվազմամբ (որպես կանոն, 3 ամսվա ընթացքում կծիկային ֆիլտրացիայի արագության (ԿՖԱ) անկում >50%)[21] և կծիկներում կիսալուսինների առաջացումով բնութագրվող համախտանիշ։ Կծիկային կիսալուսինները հաճախ հայտնաբերվում են երիկամի բիոպսիայով։ Առանց բուժման այս համախտանիշը արագորեն անցում է կատարում երիկամային անբավարարության և հանգեցնում պացիենտի մահվան՝ ամիսների ընթացքում։ Այս համախտանիշի հիմքում կարող են ընկած լինել բազմաթիվ վիճակներ, որոնք ունակ են նաև առաջացնելու նեֆրիտիկ համախտանիշ, ուստի արագ պրոգրեսիվող գլոմերուլոնեֆրիտը ավելի շատ հնարավոր է դիտարկել որպես նեֆրիտիկ համախտանիշի զուգակցում, ոչ թե պատճառ[22]։
- Ինֆեկցիոն էնդոկարդիտ, սրտի ներքին մակերեսը (էնդոկարդ) ախտահարող ինֆեկցիա, ինչը կարող է նպաստել սրտի մեկ կամ մի քանի փականների մակերեսին թրոմբների առաջացման։ Առանց բուժման այս վիճակը կարող է հանգեցնել սեպտիկ էմբոլների գոյացման, որոնց բազմաթիվ համակարգային ազդեցությունների շարքում է նաև նստեցումը կծիկներում՝ հետագա գլոմերուլոնեֆրիտի և նեֆրիտիկ համախտանիշի առաջացմամբ[23]։
- Կրիոգլոբուլինեմիա, ցածր ջերմաստիճանի (ցրտի) դեպքում ցրտազգայուն հակամարմինները (կրիոգլոբուլիններ) դառնում են անլուծելի և բարձրացնում արյան մածուցիկությունը (գերմածուցիկության համախտանիշ/ hyperviscosity syndrome), ինչպես նաև մասնակցում իմուն համալիրների առաջացման, որոնք նստում են մանր արյունատար անոթներում և հանգեցնում են նեֆրիտիկ համախտանիշի առաջացման, երբ պրոցեսը տեղակայվում է երիկամում[24]։
- Մեմբրանոպրոլիֆերատիվ գլոմերուլոնեֆրիտ (ՄՊԳՆ), գլոմերուլոնեֆրիտի տեսակ, որն հիմքում ընկած է իմուն կոմպլեքսների նստեցումը կծիկների մեզանգիումում և հիմային թաղանթի հաստացումը, ինչը ակտիվացնում է կոմպլեմենտի համակարգը և հանգեցնում կծիկների կոմպլեմենտ-միջնորդված վնասման։ Վնասման արդյունքում զարգանում է կծիկների բորբոքում, որը կարող է արտահայտվել նեֆրիտիկ համախտանիշով[25]։
- ANCA-ասոցացված վասկուլիտներ, այս խմբում ընգրկված են մանր անոթներն ախտահարող հետևյալ վասկուլիտները՝ էոզինոֆիլային գրանուլեմատոզ պոլիանգիիտով (նախկինում հայտնի որպես Չարգ-Ստրոսի վասկուլիտ), միկրոսկոպիկ պոլիանգիիտ և գրանուլեմատոզ պոլիանգիիտով (նախկինում հայտնի որպես Վեգեների գրանուլեմատոզ)[4]։
Ախտաֆիզիոլոգիա խմբագրել
Նեֆրիտիկ համախտանիշի ախտաֆիզիոլոգիան կախված է դրա առաջացման հիմքում ընկած ախտաբանական պրոցեսից, որը կարող է տարբեր լինել նեֆրիտիկ համախտանիշ առաջացնող տարաբնույթ վիճակների դեպքում։ Տարբեր հիվանդությունների ժամանակ ախտահարվում են կծիկի տարբեր մասեր, ուստի բորբոքման մեջ էլ ընդգրկվում են տվյալ հիվանդությանը բնորոշ կծիկի հատվածները։ Առավել հաճախ բորբոքման տեղակայումը որոշվում է նրանով, թե կծիկի որ հատվածն է վնասվել իմուն (հակածին-հակամարմին) համալիրների նստեցումով[4]։ Ի վերջո, անկախ տեղակայումից, կծիկում բորբոքային պրոցեսը հանգեցնում է մազանոթների այտուցի և պոդոցիտների միջև եղած անցքերը դառնում են թափանցելի արյան պլազմայի բաղադրիչների (էրիթրոցիտներ, սպիտակուցներ և այլն) համար՝ թույլ տալով դրանց անցումը դեպի մեզ։ Սա նպաստում է կծիկային ֆիլտրացիայի արագության (ԿՖԱ) նվազման, ինչը չշտկելու դեպքում կզարգանան ուրեմիկ ախտանիշներ, տեղի կունենա նատրիումի և ջրի պահում օրգանիզմում, ինչն էլ ընկած է այտուցների և հիպերտենզիայի առաջացման հիմքում[4]։
Ախտորոշում խմբագրել
Ֆիզիկալ զննում խմբագրել
Ֆիզիկալ զննում կատարելիս բժիշկը կարող է հայտնաբերել նեֆրիտիկ համախտանիշին բնորոշ հետևյալ նշանները՝
- Այտուց. կարող է լինել ինչպե՛ս տարածուն (անասարկա), այնպե՛ս էլ սահմանափակ` վերջույթների և/կամ դեմքի[4]։
- Ծավալային գերբեռնվածության (հիպերվոլեմիա) այլ նշաններ. աուսկուլտացիայի ընթացքում կարող են հայտնաբերվել դիֆուզ երկկողմանի խզզոցներ թոքերի բազալ հատվածում կամ ամբողջ թոքադաշտում։ Պարանոցի շրջանը զննելիս կարող է նկատվել լծային երակների արտափքում[4]։
- Բարձր զարկերակային ճնշում. անհրաժեշտ է չափել առնվազն երկու անգամ՝ չափումների միջև առնվազն 2 րոպե ընդմիջումով, սֆիգմոմանոմետրի միջոցով կամ համարժեք այլ եղանակով[26]։
- Սրտի ախտաբանական հնչյուններ. կարող են առաջանալ այն դեպքերում, երբ հիմնական հիվանդությունը ախտահարում է սիրտը (օրինակ՝ ինֆեկցիոն էնդոկարդիտ)։ Հայտնաբերվում են սրտի աուսկուլտացիայի ժամանակ[27]։
Լաբորատոր քննություն խմբագրել
Նեֆրիտիկ համախտանիշի կասկած ունենալու դեպքում բժիշկը կարող է կատարել որոշակի լաբորատոր թեստեր, այդ թվում՝
- Արյան շիճուկում էլեկտրոլիտների կոնցենտրացիայի որոշում. երիկամները օրգանիզմում էլեկտրոլիտների կոնցենտրացիան կարգավորող հիմնական օրգաններն են, ուստի արյան կենսաքիմիական քննությամբ հայտնաբերված էլեկտրոլիտային շեղումները կարող են լինել առկա ախտաբանական պրոցեսի կարևոր ցուցանիշներից մեկը[28]։
- Արյան շիճուկում կրեատինինի մակարդակի որոշում. կրեատինինի մակարդակը հանդիսանում է երիկամների ֆունկցիայի գնահատման կարևորագույն ցուցանիշներից մեկը և կիրառվում է կծիկային ֆիլտրացիայի արագությունը (ԿՖԱ) որոշելու համար։ Կրեատինինի նորմայից բարձր մակարդակը արյան մեջ կարող է մատնանշել երիկամների ֆիլտրացիոն ֆունկցիայի կորուստը[29]։
- Արյան մեջ միզանյութի քանակ. ցույց է տալիս արյան մեջ ազոտային փոխանակության արգասիքների քանակը տվյալ պահին։ Երիկամները հեռացնում են ազոտային փոխանակության արգասիքները մեզի միջոցով, ուստի դրանց բարձր քանակն արյան մեջ կարող է լինել հնարավոր երիկամային ախտահարման նշան[30]։
- Մեզի ընդհանուր անալիզ. կատարվում է տարաբնույթ եղանակներով, այդ թվում՝ մեզի ստրիփ թեստեր (urine dipstick testing), մեզի մանրադիտակային հետազոտություն։ Մեզի հետազոտությունը կարող է բժշկին տրամադրել կարևորագույն տվյալներ նեֆրիտիկ համախտանիշն ախտորոշելու համար[31]։ Նեֆրիտիկ համախտանիշին բնորոշ մեզի որոշ փոփոխություններ են՝ էրիթրոցիտների (հեմատուրիա), էրիթրոցիտար գլանիկների առկայություն, պրոտեինուրիա, հնարավոր է նաև լեյկոցիտների առկայություն մեզում (պիուրիա)[4]։
Նեֆրիտիկ համախտանիշ ախտորոշելու պարագայում հաջորդ կարևոր քայլը դրա պատճառը հայտնաբերելն է, ինչն անելու նպատակով բժիշկը կարող է իրականացնել մի շարք լաբորատոր հետազոտություններ, այդ թվում՝
- Արյան ցանքս. պացիենտի արյան նմուշը ուղարկվում է մանրէբանական լաբորատորիա, որտեղ կատարվում է արյան մեջ հնարավոր շրջանառող մանրէի մեկուսացում և գաղութի աճեցում՝ պաթոգենի տեսակի որոշման համար[32]։ Այս հետազոտությունը կատարվում է այն դեպքում, երբ կա ինֆեկցիայի պատճառով նեֆրիտիկ համախտանիշի առաջացման կասկած։
- Հակակորիզային հակամարմինների (Antinuclear antibody, ANA) տիտրի որոշում. հակակորիզային հակամարմինները սովորաբար դրական են լինում աուտոիմուն հիվանդություններով տառապող անձանց շրջանում, ուստի դրանց տիտրի որոշումը նպատակահարմար է կատարել այն դեպքերում, երբ կա որևէ աուտոիմուն հիվանդության (օրինակ՝ համակարգային կարմիր գայլախտ) հետևանքով նեֆրիտիկ համախտանիշի զարգացման կասկած։ Դրական պատասխանի դեպքում կարող են պահանջվել հավելյալ թեստեր՝ աուտոիմուն հիվանդության տեսակը և բուժման օպտիմալ եղանակը որոշելու համար[33]։
- Կծիկների հիմային թաղանթի հանդեպ հակամարմինների (Antiglomerular basement membrane, anti-GBM antibody) որոշում. դրական են Գուդպասչերի համախտանիշի դեպքում, կիրառվում են բուժման դինամիկային հետևելու համար[4]։
- Հականեյտրոֆիլային ցիտոպլազմատիկ հակամարմինների (Antineutrophil cytoplasmic antibody, ANCA) որոշում. դրական պատասխանի դեպքում նեֆրիտիկ համախտանիշ ամենայն հավանականությամբ զարգացել է համակարգային վասկուլիտի հետևանքով[34]։
- Շիճուկում կոմպլեմենտի բաղադրիչների (C3 և C4) որոշում. իմուն համալիրների առաջացման ընթացքում կոմպլեմենտի բաղադրիչները միանում են հակամարմիններին, ուստի շիճուկում կոմպլեմենտի բաղադրիչների ցածր մակարդակը կարող է հուշել իմուն կոմպլեքսների ակտիվ գոյացման և երիկամների կծիկներում նստեցման մասին[4]։ Գոյություն ունեն բազմաթիվ ախտաբանական վիճակներ (օրինակ՝ գլոմերուլոնեֆրիտների որոշ տեսակներ), որոնց դեպքում տեղի է ունենում կոմպլեմենտի բաղադրիչների ինտենսիվ ծախս։
Ինվազիվ հետազոտություններ խմբագրել
Երիկամների բիոպսիան կարող է հստակ ախտորոշել նեֆրիտիկ համախտանիշը, իսկ որոշ դեպքերում նաև բացահայտել դրա հիմքում ընկած հիվանդությունը։ Նեֆրիտիկ համախտանիշ ունեցող պացիենտի բիոպսիոն նմուշում կհայտնաբերվի բազմաթիվ կծիկների բորբոքում[35]։
Բուժում խմբագրել
Բուժման գլխավոր նպատակը նեֆրիտիկ համախտանիշի առկայությունը հաստատելու դեպքում (անկախ այն առաջացրած հիվանդությունից) կայանում է բարձր զարկերակային ճնշման կարգավորումը և երիկամներում առկա բորբոքային պրոցեսի ընկճումը[10]։ Հաճախ կարող է առաջանալ պացիենտի հոսպիտալացման անհրաժեշտություն՝ դինամիկ հսկողության, բուժման արդյունավետությունը գնահատելու և որոշ դեպքերում դրա մեջ փոփոխություններ կատարելու նպատակով։ Արդյունավետ բուժման հաճախ գործածվող որոշ դրույթներ ներկայացված են ստորև՝
- Անկողնային ռեժիմի պահպանում՝ դեղորայքի ապահով ներմուծման և սադրող գործոնների (վնասվածք, ինֆեկցիա և այլն) ռիսկը առավել նվազեցնելու համար[36]։
- Հեղուկների սահմանափակում՝ այտուցների զարգացման, իսկ եթե արդեն առաջացել են՝ դրանց շատացման ռիսկը նվազեցնելու նպատակով[37]։
- Ցածր-աղային սննդակարգ՝ նատրիումի և կալիումի սահմանափակումով հիվանդանոցում գտնվելու ընթացքում, ինչը հեղուկների սահմանափակման հետ զուգակցելով՝ հսկողության տակ կլինեն ծավալային գերբեռնվածությունը (հիպերվոլեմիա) և հիպերտենզիան[38]։
- Միզամուղների կիրառում, եթե առկա են հիպերվոլեմիայի նշաններ։ Սա կնպաստի հեղուկի հավելյալ քանակների հեռացման մեզի միջոցով և կարող է նվազեցնել երիկամների ծանրաբեռնվածությունը, խթանել դրանց վերականգնումը[39]։ Ընդ որում՝ այտուցների վերացման, ծավալային գերբեռնվածությունը արդյունավետ նվազեցնելու համար առավել հաճախ կիրառվում են կանթային միզամուղներ (օրինակ՝ ֆուրոսեմիդ), իսկ օսմոտիկ միզամուղների (օրինակ՝ մաննիտոլ) կիրառումը հակացուցված է՝ արյան ծավալի մեծացման ռիսկի պատճառով[40]։
- Հակագերճնշումային դեղորայքի կիրառում՝ բարձր զարկերակային ճնշումը վերացնելու և բուժման ընթացքում արդյունավետ կառավարելու համար[41]։
- Հակաբորբոքային դեղորայքի կիրառում (գլյուկոկորտիկոստերոիդներ, ՈՍՀԲԴ)՝ երիկամներում առկա բորբոքային պրոցեսը ընկճելու նպատակով[42]։
- Երիկամային անբավարարության կամ այլ օրգանների վնասման նշանների ի հայտ գալու պարագայում բուժող թիմը կարող է անցում կատարել ժամանակավոր (ծանր դեպքերում՝ մշտական) հեմոդիալիզի՝ երիկամների ծանրաբեռնվածությունը նվազեցնելու, դրանց արդյունավետ վերականգնումը խթանելու նպատակով[43]։
Նեֆրիտիկ համախտանիշի սուր շրջանը արդյունավետ հաղթահարելուց հետո կենսական է համախտանիշի առաջացման հիմքում ընկած վիճակը հայտնաբերելը և այն բուժելը։ Համախտանիշի առաջացման պատճառը չհայտնաբերելու կամ պատշաճ բուժում չիրականացնելու դեպքում աճում է նեֆրիտիկ համախտանիշի կրկնության, իսկ ապագայում՝ երիկամների քրոնիկ հիվանդության առաջացման ռիսկը[10]։
Ելք խմբագրել
Նեֆրիտիկ համախտանիշը հանդիսանում է համախտանիշ, այլ ոչ թե հիվանդություն։ Հնարավոր ելքը կախված է դրա հիմքում ընկած հիվանդության բնույթից։ Որպես կանոն, երեխաների շրջանում նեֆրիտիկ համախտանիշի ելքն ավելի բարենպաստ է, քան մեծահասակների շրջանում[44]։
Համաճարակաբանություն խմբագրել
Համաձայն ԱՄՆ Հիվանդությունների վերահսման և կանխարգելման կենտրոնի (CDC)՝ նեֆրիտը/նեֆրոզը/նեֆրիտիկ համախտանիշը 2017 թվականին հանդիսացել են տարածվածությամբ մահվան 9-րդ պատճառը ԱՄՆ-ում։ 2017 թվականին զեկուցված 2,813,503 մահվան դեպքերից դրանց բաժին է հասել 50,633 դեպք[45]։
Աշխարհագրական տարածվածություն խմբագրել
2018 թվականին երիկամների հիվանդությունների պատճառով առավել բարձր մահացություն գրանցվել է ԱՄՆ հարավարևելյան շրջաններում (ԱՄՆ այլ շրջանների հետ համեմատած)։ Ընդ որում՝ ամենաբարձր մահացությունը գրանցվել է Միսսիսիպի նահանգում (22.2), այնուհետև Լուիզիանա (21) և Արևմտյան Վիրջինիա (19.3) նահանգներում[46]։ Վերմոնտ նահանգում գրանցվել է երիկամների հիվանդությունների պատճառով ամենացածր մահացությունը (2.2), սակայն ամենացածր տարածքային մահացության միջին ցուցանիշը 2018 թվականին գրանցվել է ԱՄՆ արևմտյան նահանգներում[46]։
Սեռ խմբագրել
2017 թվականին հաղորդված 1,374,392 կանանց մահերից երիկամների հիվանդությունները հանդիսացել են 24,889 մահվան պատճառ՝ դառնալով ընդհանուր առմամբ կանանց մահացության 9-րդ պատճառը[45]։
2017 թվականին հաղորդված 1,439,111 տղամարդկանց մահերից երիկամների հիվանդությունները չեն ընդգրկվել տղամարդկանց մահացության պատճառների տասնյակի մեջ[45]։
Ռասայական և ազգային պատկանելություն խմբագրել
2017 թվականին հաղորդված 2,378,385 սպիտակամորթ անձանց մահերից երիկամների հիվանդությունները հանդիսացել են մահացության 10-րդ պատճառը (39,105 մահ)[45]։
2017 թվականին հաղորդված 340,644 սևամորթ/աֆրոամերիկացի անձանց մահերից երիկամների հիվանդությունները հանդիսացել են մահացության 8-րդ պատճառը (9,609 մահ)[45]։
2017 թվականին հաղորդված 74,094 ասիացի անձանց մահերից երիկամների հիվանդությունները հանդիսացել են մահացության 9-րդ պատճառը (1,563 մահ)[45]։
2017 թվականին հաղորդված 197,249 լատինոամերիկացի անձանց մահերից երիկամների հիվանդությունները հանդիսացել են մահացության 10-րդ պատճառը (3,928 մահ)[45]։
Ծանոթագրություններ խմբագրել
- ↑ Ferri, Fred F. (2017 թ․ մայիսի 25). Ferri's clinical advisor 2018 : 5 books in 1. Preceded by: Ferri, Fred F. Philadelphia, PA. էջ 889. ISBN 978-0-323-52957-0. OCLC 989151714.
- ↑ 2,0 2,1 Schrier, Robert W. (2010). Renal and Electrolyte Disorders (անգլերեն). Lippincott Williams & Wilkins. էջեր 559–560. ISBN 978-1-60831-072-2.
- ↑ 3,0 3,1 Kibble, Jonathan David (2009). Medical physiology : the big picture. Halsey, Colby Ray. New York: McGraw-Hill. էջ 221. ISBN 978-0-07-164302-3. OCLC 469141953.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 Harrison's principles of internal medicine. Longo, Dan L. (Dan Louis), 1949-, Fauci, Anthony S., 1940-, Kasper, Dennis L., Hauser, Stephen L., Jameson, J. Larry., Loscalzo, Joseph. (18th ed.). New York: McGraw-Hill. 2012. էջեր 2334–2345. ISBN 978-0-07-174890-2. OCLC 747712285.
{{cite book}}: CS1 սպաս․ այլ (link) - ↑ Floege, Jürgen; Johnson, Richard J.; Feehally, John (2010). Comprehensive Clinical Nephrology (Fourth Edition). Mosby. էջ 198. doi:10.1016/B978-0-323-05876-6.00015-0. ISBN 9780323058766.
- ↑ Schrier, Robert W. (2010 թ․ հունվարի 1). Renal and Electrolyte Disorders. Lippincott Williams & Wilkins. էջ 560. ISBN 9781608310722.
- ↑ Floege, Jurgen; Johnson, Richard J.; Feehally, John (2010 թ․ նոյեմբերի 8). Comprehensive Clinical Nephrology E-Book (անգլերեն). Elsevier Health Sciences. էջեր 202–203. ISBN 978-0-323-08133-7.
- ↑ Krueger, Gerhard R. F.; Buja, L. Maximilian (2013 թ․ մարտի 12). Atlas of Anatomic Pathology with Imaging: A Correlative Diagnostic Companion. Springer Science & Business Media. էջ 287. ISBN 9781447128465.
- ↑ Whelton, Paul K.; Carey, Robert M.; Aronow, Wilbert S.; Casey, Donald E.; Collins, Karen J.; Dennison Himmelfarb, Cheryl; DePalma, Sondra M.; Gidding, Samuel; Jamerson, Kenneth A.; Jones, Daniel W.; MacLaughlin, Eric J. (2018 թ․ հունիս). «2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines». Hypertension. 71 (6): e13–e115. doi:10.1161/HYP.0000000000000065. ISSN 1524-4563. PMID 29133356.
- ↑ 10,0 10,1 10,2 10,3 «Acute nephritic syndrome: MedlinePlus Medical Encyclopedia». www.nlm.nih.gov. Վերցված է 2015 թ․ հոկտեմբերի 27-ին.
- ↑ 11,0 11,1 Madara, Bernadette; Pomarico-Denino, Vanessa (2008 թ․ հուլիսի 8). Quick Look Nursing: Pathophysiology. Jones & Bartlett Learning. էջ 484. ISBN 9780763749323.
- ↑ 12,0 12,1 «Subtopic 3: Microscopic Examination of Urine Sediment». Texas Collaborative. 2004 թ․ նոյեմբերի 19. Արխիվացված օրիգինալից 2004 թ․ նոյեմբերի 19-ին. Վերցված է 2020 թ․ հունվարի 22-ին.
- ↑ Schrier, Robert W. (2008 թ․ հոկտեմբերի 1). Manual of Nephrology (անգլերեն). Lippincott Williams & Wilkins. էջեր 144–145. ISBN 9780781796194.
- ↑ Davin, J. C.; Ten Berge, I. J.; Weening, J. J. (2001 թ․ մարտ). «What is the difference between IgA nephropathy and Henoch-Schönlein purpura nephritis?». Kidney International. 59 (3): 823–834. doi:10.1046/j.1523-1755.2001.059003823.x. ISSN 0085-2538. PMID 11231337.
- ↑ «Acute Poststreptococcal Glomerulonephritis: Background, Pathophysiology, Epidemiology». 2018 թ․ դեկտեմբերի 5.
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ Comprehensive pediatric nephrology. Geary, Denis F., Schaefer, Franz. Philadelphia, PA: Mosby/Elsevier. 2008. էջեր 309–317. ISBN 978-0-323-07096-6. OCLC 324995599.
{{cite book}}: CS1 սպաս․ այլ (link) - ↑ Kraft, D. M.; Mckee, D.; Scott, C. (1998 թ․ օգոստոս). «Henoch-Schönlein purpura: a review». American Family Physician. 58 (2): 405–408, 411. ISSN 0002-838X. PMID 9713395.
- ↑ Cody, Ellen M.; Dixon, Bradley P. (2019 թ․ փետրվար). «Hemolytic Uremic Syndrome». Pediatric Clinics of North America. 66 (1): 235–246. doi:10.1016/j.pcl.2018.09.011. ISSN 1557-8240. PMID 30454746.
- ↑ Salama, A. D.; Levy, J. B.; Lightstone, L.; Pusey, C. D. (2001 թ․ սեպտեմբերի 15). «Goodpasture's disease». Lancet. 358 (9285): 917–920. doi:10.1016/S0140-6736(01)06077-9. ISSN 0140-6736. PMID 11567730.
- ↑ Ward, M. M. (2000 թ․ նոյեմբերի 13). «Changes in the incidence of end-stage renal disease due to lupus nephritis, 1982-1995». Archives of Internal Medicine. 160 (20): 3136–3140. doi:10.1001/archinte.160.20.3136. ISSN 0003-9926. PMID 11074743.
- ↑ Lohr, James W. (2018 թ․ հունվարի 10). «Rapidly Progressive Glomerulonephritis». Medscape. Վերցված է 2020 թ․ հունվարի 21-ին.
{{cite journal}}: CS1 սպաս․ url-status (link) - ↑ Bhowmik, Dipankar (2011 թ․ հունվար). «Clinical Approach to Rapidly Progressive Renal Failure» (PDF). Journal of the Association of Physicians of India. 59: 38–44. PMID 21751663. Արխիվացված է օրիգինալից (PDF) 2016 թ․ ապրիլի 18-ին. Վերցված է 2020 թ․ մարտի 29-ին.
- ↑ Robbins basic pathology. Kumar, Vinay, 1944-, Robbins, Stanley L. (Stanley Leonard), 1915-2003. (8th ed.). Philadelphia, PA: Saunders/Elsevier. 2007. էջեր 406–408. ISBN 978-1-4160-2973-1. OCLC 69672074.
{{cite book}}: CS1 սպաս․ այլ (link) - ↑ Retamozo, Soledad; Brito-Zerón, Pilar; Bosch, Xavier; Stone, John H.; Ramos-Casals, Manuel (2013 թ․ նոյեմբեր). «Cryoglobulinemic disease». Oncology (Williston Park, N.Y.). 27 (11): 1098–1105, 1110–1116. ISSN 0890-9091. PMID 24575538.
- ↑ Habib, R.; Gubler, M. C.; Loirat, C.; Mäiz, H. B.; Levy, M. (1975 թ․ ապրիլ). «Dense deposit disease: a variant of membranoproliferative glomerulonephritis». Kidney International. 7 (4): 204–215. doi:10.1038/ki.1975.32. ISSN 0085-2538. PMID 1095806.
- ↑ «Tips for having your blood pressure taken». National Heart, Lung, and Blood Institute. 2014 թ․ հուլիսի 2. Արխիվացված է օրիգինալից 2014 թ․ հուլիսի 2-ին.
- ↑ «Techniques: Heart Sounds & Murmurs». University of Washington Department of Medicine. Վերցված է 2020 թ․ հունվարի 22-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «Electrolytes». MedlinePlus. 2017 թ․ նոյեմբերի 20. Վերցված է 2020 թ․ հունվարի 22-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «Creatinine Blood Test». MedlinePlus. 2017 թ․ հուլիսի 15. Վերցված է 2020 թ․ հունվարի 22-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «BUN - blood test». MedlinePlus. 2019 թ․ ապրիլի 29. Վերցված է 2020 թ․ հունվարի 22-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «Urinalysis». MedlinePlus. 2019 թ․ փետրվարի 7. Վերցված է 2020 թ․ հունվարի 22-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ Lee, Andrew; Mirrett, Stanley; Reller, L. Barth; Weinstein, Melvin P. (2007 թ․ նոյեմբեր). «Detection of bloodstream infections in adults: how many blood cultures are needed?». Journal of Clinical Microbiology. 45 (11): 3546–3548. doi:10.1128/JCM.01555-07. ISSN 0095-1137. PMC 2168497. PMID 17881544.
- ↑ Kavanaugh, A.; Tomar, R.; Reveille, J.; Solomon, D. H.; Homburger, H. A. (2000 թ․ հունվար). «Guidelines for clinical use of the antinuclear antibody test and tests for specific autoantibodies to nuclear antigens». Archives of Pathology & Laboratory Medicine. 124 (1): 71–81. doi:10.1043/0003-9985(2000)124<0071:GFCUOT>2.0.CO;2 (inactive 2020 թ․ փետրվարի 11). ISSN 0003-9985. PMID 10629135.
{{cite journal}}: CS1 սպաս․ DOI inactive as of 2020 (link)(չաշխատող հղում) - ↑ Bradwell, A. R. (1999). Advanced atlas of autoantibody patterns. Mead, G. P., Stokes, R. P., Binding Site Limited. Birmingham: The Binding Site. ISBN 0-7044-8510-9. OCLC 41258931.
- ↑ «Acute nephritic syndrome». MedlinePlus. 2019 թ․ հուլիսի 16. Վերցված է 2020 թ․ հունվարի 22-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ Allen, C.; Glasziou, P.; Del Mar, C. (1999 թ․ հոկտեմբերի 9). «Bed rest: a potentially harmful treatment needing more careful evaluation». Lancet. 354 (9186): 1229–1233. doi:10.1016/s0140-6736(98)10063-6. ISSN 0140-6736. PMID 10520630.
- ↑ «Fluid Restricted Diet». Intermountain Healthcare. 2016. Արխիվացված է օրիգինալից 2020 թ․ օգոստոսի 12-ին. Վերցված է 2020 թ․ հունվարի 23-ին.
- ↑ Mahtani, Kamal R.; Heneghan, Carl; Onakpoya, Igho; Tierney, Stephanie; Aronson, Jeffrey K.; Roberts, Nia; Hobbs, F. D. Richard; Nunan, David (2018 թ․ դեկտեմբերի 1). «Reduced Salt Intake for Heart Failure: A Systematic Review». JAMA Internal Medicine. 178 (12): 1693–1700. doi:10.1001/jamainternmed.2018.4673. ISSN 2168-6114. PMID 30398532.
- ↑ Ali, Syed Salman; Sharma, Pramod Kumar; Garg, Vipin Kumar; Singh, Avnesh Kumar; Mondal, Sambhu Charan (2012 թ․ ապրիլ). «The target-specific transporter and current status of diuretics as antihypertensive». Fundamental & Clinical Pharmacology. 26 (2): 175–179. doi:10.1111/j.1472-8206.2011.01012.x. ISSN 1472-8206. PMID 22145583.
- ↑ «Acute Poststreptococcal Glomerulonephritis Treatment & Management: Approach Considerations, Consultations, Long-Term Monitoring». 2020 թ․ փետրվարի 19.
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ Wright, Jackson T.; Bakris, George; Greene, Tom; Agodoa, Larry Y.; Appel, Lawrence J.; Charleston, Jeanne; Cheek, DeAnna; Douglas-Baltimore, Janice G.; Gassman, Jennifer; Glassock, Richard; Hebert, Lee (2002 թ․ նոյեմբերի 20). «Effect of blood pressure lowering and antihypertensive drug class on progression of hypertensive kidney disease: results from the AASK trial». JAMA. 288 (19): 2421–2431. doi:10.1001/jama.288.19.2421. ISSN 0098-7484. PMID 12435255.
- ↑ Rhen, Turk; Cidlowski, John A. (2005 թ․ հոկտեմբերի 20). «Antiinflammatory action of glucocorticoids--new mechanisms for old drugs». The New England Journal of Medicine. 353 (16): 1711–1723. doi:10.1056/NEJMra050541. ISSN 1533-4406. PMID 16236742.
- ↑ Tattersall, James; Dekker, Friedo; Heimbürger, Olof; Jager, Kitty J.; Lameire, Norbert; Lindley, Elizabeth; Van Biesen, Wim; Vanholder, Raymond; Zoccali, Carmine; ERBP Advisory Board (2011 թ․ հուլիս). «When to start dialysis: updated guidance following publication of the Initiating Dialysis Early and Late (IDEAL) study». Nephrology, Dialysis, Transplantation. 26 (7): 2082–2086. doi:10.1093/ndt/gfr168. ISSN 1460-2385. PMID 21551086.
- ↑ «Acute Nephritis; Nephrosis; Nephritic syndrome information. Patient | Patient». Patient (բրիտանական անգլերեն). Վերցված է 2015 թ․ հոկտեմբերի 27-ին.
- ↑ 45,0 45,1 45,2 45,3 45,4 45,5 45,6 «Leading causes of death and numbers of deaths, by sex, race, and Hispanic origin: United States, 1980 and 2017» (PDF). CDC. 2018. Վերցված է 2020 թ․ հունվարի 21-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ 46,0 46,1 «Kidney Disease Mortality by State». CDC. 2017. Վերցված է 2020 թ․ հունվարի 21-ին.
{{cite web}}: CS1 սպաս․ url-status (link)
Հավելյալ գրականություն խմբագրել
- Crutchlow, Eileen M.; Dudac, Pamela J.; MacAvoy, Suzanne; Madara, Bernadette R. (2002 թ․ հունվարի 1). Pathophysiology. Jones & Bartlett Learning. ISBN 9781556425653.
- Schrier, Robert W. (2014 թ․ մայիսի 13). Manual of Nephrology. Lippincott Williams & Wilkins. ISBN 9781469887364.