Լեյկեմիա
Լեյկեմիա, «արյան քաղցկեղների» համախումբ, որոնք սովորաբար սկսվում են ոսկրածուծից և բերում արյան մեջ ոչ նորմալ բջիջների շատացման[7]: Այս բջիջները հիմնականում հասունների բջիջ - նախորդներն են, կամ ավելի երիտասարդ ձևերը և կոչվում են բլաստներ կամ լեյկեմիկ բջիջներ[2]: Հիվանդության ախտանիշների թվում կարող են լինել արյունահոսությունները և արյունազեղումները, հոգնածությունը, տենդը և զանազան ինֆեկցիաների (վարակ) հանդեպ պաշտպանունակության իջեցումը[2]: Ախտանիշները հիմնականում հետևանք են ծայրամասային արյան մեջ նորմալ ձևավորված բջիջների դեֆիցիտի[2]: Ախտորոշումը դրվում է արյան հետազոտությունների և/կամ ոսկրածուծից կենսանմուշի (բիոպսիա) ստացման հիման վրա[2]:
| Լեյկեմիա | |
|---|---|
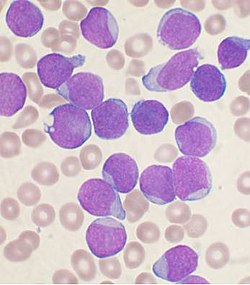 Նախա -B բջջային սուր լիմֆոբլաստային լեյկեմիայով հիվանդի ոսկրածուծի կենսանմուշը մանրադիտակի տակ՝ ներկված ըստ Wright-ի։ | |
| Պատճառ | Ժառանգական և միջավայրային գործոններ[1] |
| Հիվանդության ախտանշաններ | արյունազեղումներ, արյունահոսություններ, տենդ, հաճախակի ինֆեկցիաներ[2] |
| Բժշկական մասնագիտություն | Արյունաբանություն, Ուռուցքաբանություն |
| Ռիսկի գործոններ | Ծխել, ընտանեկան պատմություն, իոնիզացնող ճառագայթներ, նախորդող քիմիոթերապիա, որոշ քիմիական միացություններ, Դաունի համախտանիշ[1][3] |
| Ախտորոշում | Արյան հետազոտություն, ոսկրածուծի բիոպսիա[2] |
| Բուժում | Քիմիոթերապիա, ճառագայթային թերապիա, թիրախային բուժում, ոսկրածուծի փոխպատվաստում[3] |
| Մահացություն | 353,500 (2015)[4] |
| Սկիզբը | Ցանկացած տարիք[3] |
| Կանխատեսում | 5 տարվա ապրելիությունը 57% (ԱՄՆ)[5] |
| Հանդիպման հաճախականություն | 2.3 միլիոն (2015)[6] |
Լեյկեմիայի առաջացման հստակ պատճառները հայտնի չեն[1]։ Բազմիցս քննարկվել է ժառանգական և ոչ ժառանգական՝ միջավայրային գործոնների հնարավոր դերը լեյկեմիաների առաջացման գործում[1]։ Ռիսկի գործոնների թվում են ծխելը, իոնիզացնող ճառագայթները, որոշ քիմիական միացություններ (օր. բենզեն), նախկինում ստացած քիմիաթերապիան և Դաունի համախտանիշը[1][3]։ Մարդիկ, ովքեր ունեն լեյկեմիայի ընտանեկան պատմություն (ընտանիքում, կամ մոտ ազգակցական հարազատների շրջանում կան, կամ եղել են լեյկեմիայով հիվանդներ), նույնպես բարձր ռիսկի խմբում են[3]։ Տարբերում ենք լեյկեմիաների 4 հիմնական տիպեր ՝ սուր լիմֆոբլաստային լեյկեմիա (ՍԼԼ), սուր պրոմիելոցիտար (միելոբլաստային) լեյկեմիա (ՍՄԼ), քրոնիկ լիմֆոցիտար լեյկեմիա (ՔԼԼ) և քրոնիկ միելոցիտար լեյկեմիա (ՔՄԼ), ինչպես նաև բազում այլ ավելի հազվադեպ հանդիպող ձևեր[3][8]։ Լեյկեմիաները և լիմֆոմաները երկուսն էլ պատկանում են ուռուցքների այն հսկա ընտանիքին, որոնք ախտահարում են արյունը, ոսկրածուծը, լիմֆոիդ համակարգը և հայտնի են որպես հեմատոպոետիկ և լիմֆոիդ հյուսվածքների ուռուցքներ[9][10]։
Լեյկեմիաների բուժման եղանակների թվին են պատկանում քիմիոթերապիան, ճառագայթային և թիրախային թերապիանները, ոսկրածուծի փոխպատվաստումը՝ երբեմն ի հավելումն ախտանշանային (ոչ պատճառային) և ըստ անհրաժեշտության պալիատիվ բուժման[11]։ Լեյկեմիաների որոշ տեսակների վարման ընթացքում կարող է կիրառվել սպասողական տակտիկա[12]։ Բուժման արդյունավետությունը հիմնականում կախված է լեյկեմիայի այս կամ այն ձևից և հիվանդի տարիքից։ Հիվանդության ելքը զարգացած երկրներում բարելավվել է վերջին տարիներին[8]։ ԱՄՆ-ում 5 տարվա ապրելիությունը կազմում է 57%[5]։ Մինչև 15 տարեկան երեխաների շրջանում 5 տարվա ապրելիությունը ավելի բարձր է և կազմում է 60 - 85 % կախված լեյկեմիայի տարատեսակից[13]։ Երեխաների մոտ բուժմանը հաջորդող 5 տարիների ընթացքում հիվանդության բացակայությունը էականորեն իջեցնում է հետագա կրկնության ռիսկը[13]։
2015 թվականին լեյկեմիայով հիվանդացությունը աշխարհում կազմել է 2.3 միլիոն մարդ, իսկ մահերի թիվը 353,500[4][6]։ 2012-ին հիվանդությունը հայտնաբերվել է ևս 352,000 մարդու շրջանում[8]։ Լեյկեմիան քաղցկեղի ամենատարածված տեսակն է երեխաների մոտ, դեպքերի 75% -ն էլ բաժին է ընկնում սուր լիմֆոբլաստայինին[12]։ Այնուամենայնիվ լեյկեմիաների ամբողջ դեպքերի 90% -ը հանդիպում է հասուն անձանց մոտ, իսկ ամենահաճախակին սուր պրոմիելացիտար (միելոբլաստային) և քրոնիկ լիմֆոցիտար լեյկեմիաներն են համապատասխանաբար[12]։ Հիվանդությունը առավել հաճախ հանդիպում է զարգացած երկրներում[8]։
Դասակարգում խմբագրել
| Բջջի տեսակը | Սուր | Քրոնիկ |
|---|---|---|
| Լիմֆոցիտար լեյկեմիա (կամ "լիմֆոբլաստային") | Սուր լիմֆոբլաստային լեյկեմիա (ՍՄԼ) | Քրոնիկ լիմֆոցիտար լեյկեմիա (ՔՄԼ) |
| Միելոգեն լեյկեմիա ("միելոիդ" կամ "ոչ լիմֆոցիտար") | Սուր միելոգեն լեյկեմիա
(ՍՄԼ) |
Քրոնիկ միելոգեն լեյկեմիա (ՔՄԼ) |
Ընդհանուր դասակարգում խմբագրել
Կլինիկական և ախտաբանական տեսանկյունից լեյկեմիաները բաժանվում են բազմաթիվ խմբերի։ Առաջին բաժանումը նրանց սուր և քրոնիկ ձևերի տարանջատելն է՝
- Սուր լեյկեմիան բնորոշվում է արյան մեջ անհաս բջիջների քանակի արագ մեծացմամբ։ Այս բջիջները կուտակվելով ոսկրածուծում խանգարում են նորմալ բջիջների հասունացմանը։ Սուր լեյկեմիաների դեպքում անհրաժեշտ է անհապաղ բուժում, քանի որ ուռուցքային այս բջիջները շուտով ոսկրածուծից անցնում են արյուն և սերմնացրվում տարբեր օրգաններ։ Լեյկեմիաների սուր ձևերը երեխաների մոտ հանդիպող ամենահաճախակի ձևերն են։
- Քրոնիկ լեյկեմիան բնորոշվում է հարաբերականորեն հասուն, բայց և աննորմալ բջիջների ուժեղացած գենեզով։ Հիվանդությունը սովորաբար պրոգրեսիվում է ամիսների և տարիների ընթացքում։ Լեյկեմիաների քրոնիկ ձևերը, ի տարբերություն սուր ձևերի անհապաղ բուժում չեն պահանջում, այստեղ կարևոր է մանրակրկիտ հետազոտության անցկացումը բուժման առավել լավ արդյունք գրանցելու համար։ Քրոնիկ լեյկեմիաները հիմնականում բնորոշ են մեծերին, սակայն կարող են հանդիպել ցանկացած տարիքային խմբում ևս։
Մյուս տարանջատումը կատարվում է ըստ ախտահարված բջջի տեսակի։ Ըստ այդմ ստացվում են լիմֆոբլաստային կամ լիմֆոցիտար, միելոբլաստային կամ միելոցիտար լեյկեմիաներ։
- Լիմֆոբլաստային կամ լիմֆոցիտար լեյկեմիաների հիմքը հանդիսանում է այն բջջի ուռուցքային տրանսֆորմացիան, որը նորմայում հասունացումից հետո դառնում է լիմֆոցիտ՝ իմուն համակարգի պաշտպանական բջիջ։ Լիմֆոբլաստային լեյկեմիաների մեծամասնությունը (75%) նախա -B բջջային են և ծագում են B -լիմֆոցիտների նախորդներից[14]։
- Միելոբլաստային կակ միելոգեն լեյկեմիաները ծագում են այն բջիջ նախորդների ուռուցքային տրանսֆորմացիայից, որոնք հասունանում և սկիզբ են տալիս էրիթրոցիտներին, թրոմբոցիտներին և գրանուլոցիտներին:
Այս 2 տարանջատումների հիման վրա ստացվում են լեյկեմիաների 4 հիմնական խմբերը։ Հիմնական խմբերն էլ իրենց հերթին բաժանվում են բազում ենթախմբերի։ Հանդիպում են նաև լեյկեմիաների այլ՝ հազվադեպ տարատեսակներ, որոնք դուրս են այս դասակարգումից։
Յուրահատւկ ձևեր խմբագրել
- Սուր լիմֆոբլաստային լեյկեմիան (ՍԼԼ) ամենահաճախ հանդիպող տիպն է երեխաների մոտ։ Հիվանդությունը կարող է ախտահարել նաև մեծերին հատկապես 65 տարեկանից հետո։ Ստանդարտ բուժումը ներառում է քիմիա և ճառագայթային թերապիա։ Հիվանդության ելքը տատանվում է տարիքից կախված, 85% երեխաների և 50% մեծերի մոտ համապատասխանաբար[15]։ Ենթատեսակների թվում են նախա -B բջջային լիմֆոբլաստային լեյկեմիան, նախա -T բջջային լիմֆոբլաստային լեյկեմիան, Բերկիտի լեյկեմիա/լիմֆոման և սուր երկֆենոտիպ լեյկեմիան։
- Քրոնիկ լիմֆոցիտար լեյկեմիա (ՔԼԼ) հիվանդացությունը ամենաբարձրն է 55 -ից բարձր տարիքային խմբում։ Երբեմն հանդիպում է նաև երիտասարդների մոտ, սակայն ոչ երբեք երեխաների։ Հիվանդների 2/3 -ը տղամարդիկ են։ 5-տարվա ապրելիությունը կազմում է 75%[16]։ Հիվանդությունտ վերջնական բուժում չունի, սակայն կան բազմաթիվ բուժական միջոցառումներ, որոնք այս կամ այն ձև բարելավում են հիվանդների վիճակը։ Ենթախմբերից B -բջջային պրոլիմֆոցիտար լեյկեմիան ամենաագրեսիվն է։
- Սուր միելոգեն/միելոբլաստային լեյկեմիան (ՍՄԼ) հանդիպում է ավելի հաճախ մեծերի քան երեխաների մոտ, առավելապես ախտահարելով արական սեռին։ Բուժումը քիմիաթերապիան է։ 5 տարվա ապրելիությունը կազմում է 40%, բացառությամբ սուր պրոմիելոցիտար լեյկեմիայի (ՍՊԼ), որն ունի ավելի քան 90% ապրելիություն[17]։ ՍՄԼ-ի ենթատեսակներն են՝ սուր պրոմիելոցիտար լեյկեմիան, սուր միելոբլաստային լեյկեմիան և սուր մեգակարիոբլաստային լեյկեմիան։
- Քրոնիկ միելոգեն լեյկեմիան (ՔՄԼ) -ն ախտահարում է հասուն մարդկանց, սակայն երեխաների շատ փոքր հաճախականությամբ կարող է հանդիպել նաև երեխաների մոտ։ Բուժումը Imatinib -ով (թիրոզին-կինազային ընկալիչների պաշարիչ), կամ այլ դեղերով է[18]։ 5 տարվա ապրելիությունը կազմում է 90%[19][20]։ Ենթատեսակներից է քրոնիկ միելոմոնոցիտար լեյկեմիան։
- Մազաբջջային լեյկեմիա. երբեմն համարվում է քրոնիկ լիմֆոցիտար լեյկեմիայի ենթախումբ, սակայն ամբողջովին չի համապատասխանում այդ խմբին։ Հիվանդների 80% -ը հասուն տղամարդիկ են։ Երեխաների մոտ հիվանդության դեպքեր չեն նկարագրվել։ Մազաբջջային լեյկեմիան անբուժելի է, բայց հեշտ կառավարվում է։ Ապրելիությունը կազմում է 96 -100% 10 տարվա համար[21]։
- T -բջջային պրոլիմֆոցիտար լեյկեմիան հազվադեպ հանդիպող ագրեսիվ լեյկեմիա է և ախտահարում է երեխաներին։ Հիվանդությունը ՍՄԼ -ին համանման ավելի հաճախ ախտահարում է տղամարդկանց քան կանանց[22]։ Չնայած ընդհանուր հազվադեպությանը, այս տեսակը T -բջջային լեյկեմիաների ամենատարածված տեսակն է[23], մնացած դեպքերը բաժին են ընկնում B -լիմֆոցիտներին և նրանց նախորդներին։ Այս ձևը չափազանց դժվար է բուժվում, իսկ ապրելիությունը միջինում կազմում է ամիսներ։
- Լայն հատիկավոր լիմֆոցիտար լեյկեմիան կարող է ներառել T կամ NK (բնական քիլլեր) բջիջները։ Մազաբջջային լեյկեմիային համանման, որը ընդգրկում է B -բջջիջները, այս տեսակը նույնպես լեյկեմիաների հազվադեպ հանդիպող և ինդոլենտ (ոչ ագրեսիվ) ձևերից է[24]։
- Հասուն T -բջջային լեյկեմիան առաջանում է մարդու T -լիմֆոտրոպ վիրուսով վարակման արդյունքում (Human T-lymphotropic virus HTLV): ՄԻԱՎ-ի նման այս վիրուսը նույնպես ախտահարում է CD4+ T-լիմֆոցիտներին և բազմանում նրանց ներսում, սակայն ի տարբերություն ՄԻԱՎ-ի այս վիրուսը ոչ միայն չի ոչնչացնում լիմֆոցիտները այլև դարձնում է նրանց անմահ՝ տալով հնարավորություն անսահման բաժանվելու։ HTLV -I/II վիրուսները էնդեմիկ են երկրագնդի որոշ տեղամասերում։
- Կլոնալ էոզինոֆիլիաները (անվանում են նաև կլոնալ հիպերէոզինոֆիլիաներ) արյան հիվանդությունների խումբ են, որոնք բնորոշվում են ոսկրածուծում, արյան մեջ և այլ հյուսվածքներում էոզինոֆիլների ուժեղացած արտադրությամբ։ Նրանք կարող են լինել նախաքաղցկեղային և քաղցկեղային։ Կլոնալ էոզինոֆիլիաները դրանք գենետիկորեն միևնույն ինքնությունը ունեցող «կլոններ» են, որոնք առաջացել են միևնույն մուտանտ (մուտացիայի առաջին կրողը) նախաբջջից[25]։ Այս խանգարումները կարող են անցնել քրոնիկ էոզինոֆիլային լեյկեմիայի, կամ կարող են կապակցված լինել բազմաթիվ միելոիդ, լիմֆոիդ ծագման ուռուցքների, միելոֆիբրոզի, միելոդիսպլաստիկ համախտանիշի հետ[25][26][27]։
Նախա-լեյկեմիա խմբագրել
- Անցողիկ միելոպրոլիֆերատոր հիվանդություն՝ անցողիկ լեյկեմիա, որը ներառում է ոչ ուռուցքային մեգակարիոբլաստների կլոնային (բջիջները գենետիկորեն համանման են) պրոլիֆերացիան։ Հիվանդությունը առաջանում է Դաունի համախտանիշով կամ համանման այլ մուտացիա կրող երեխաների մոտ, ներարգանդային շրջանում կամ անմիջապես ծնվելուց հետո և տևում մոտ 3 ամիս։ 10% -ից քիչ դեպքերում անցնում է սուր մեգակարիոբլաստային լեյկեմիայի։ Անցողիկ միելոիդ լեյկեմիան նախա-լեյկեմիկ վիճակ է[28][29][30]։
Նշաններ և ախտանիշներ խմբագրել
Երեխաների մոտ հաճախ հանդիպող նշաններից են՝ գունատ մաշկը, արյունազեղումների հանդեպ հակումը, տենդը, մեծացած փայծաղը կամ լյարդը[31]։
Ոսկրածուծի ուղղակի վնասումը, որն առաջանում է մեծաքանակ լեյկեմիկ բջջիներով նորմալ ոսկրածուծի ճնշման արդյունքում, բերում է ծայրամասային արյան մեջ նորմալ թրոմբոցիտների քանակի իջեցման, որն էլ իր հերթին պատճառ է հանդիսանում այս հիվանդների մոտ արյունազեղումների, պետեխիաների և արյունահոսությունների հաճախակի առաջացման։
Արյան սպիտակ բջիջները (լեյկոցիտները), որոնք օրգանիզմում զբաղվում են պաշտպանական գործընթացներով՝ կարող են նույնպես լինել ճնշված կամ դիսֆունկցիոնալ։ Այսպիսով նրանք կարող են չգործել կամ ընդհակառակը կռվել սեփական հյուսվածքների դեմ։ Քանի որ լեյկիաների ժամանակ իմուն համակարգի բջիջները դիսֆունկցիանալ են, որոշ հիվանդներ կարող են ունենալ հաճախակի ինֆեկցիաներ՝ տոնզիլիտից (նշիկաբորբ), բերանի խոռոչի խոցերից մինչև կյանքին վտանգ սպառանցող թոքաբորբեր և օպորտունիստական ինֆեկցիաներ։
Արյան կարմիր բջիջների (էրիթրոցիտներ) դեֆիցիտը հանգեցնում է անեմիայի, որն էլ պայմանավորում է հիվանդների գունատությունը և հևոցը։
Որոշ հիվանդների մոտ կարող է լինել անընդհատ հիվանդ զգալու զգացողություն, տենդ, սարսուռ, գիշերային քրտնկոտություն, հոգնածություն և գրիպանման երևույթներ։ Կարող են դիտվել նաև սրտխառնոց և ախորժակի կորուստ՝ մեծացած լյարդի կամ փայծաղի պատճառով, որն էլ հանգեցնում է քաշի ոչ նպատակադրված կորստի։ Բլաստների մեծաքանակ կուտակումը լյարդում և ավշային հանգույցներում բերում է վերջիններիս մեծացման և ցավոտության[32]։
Սուր կամ քրոնիկ լեյկեմիաների ընդհանուր բնույթի նշանները:]]Երբ լեյկեմիկ բջիջները ներխուժում են նյարդային համակարգ հիվանդի մոտ կարող են դիտվել բազում նյարդաբանական ախտանիշներ (օր. գլխացավ)։ Ոչ այնքան բնորոշ նյարդաբանական ախտանիշները ՝ միգրենը, ցնցումները և կոման կարող են դիտվել ուղեղի ցողունի ճնշման արդյունքում։ Լեյկեմիաների ժամանակ առաջացող ախտանիշները ոչ սպեցիֆիկ են և կարող դիտվել նաև այլ հիվանդությունների ժամանակ։ Հետևաբար լեյկեմիաները միշտ ախտորոշվում են մանրակրկիտ բժշկական հետազոտություններից հետո։
Լեյկեմիա բառը, որը նշանակում է սպիտակ արյուն, առաջացել է այս հիվանդությամբ տառապող անձանց մեծամասնության շրջանում նախքան բուժումը դիտվող լեյկոցիտների բազմաքանակությունից։ Լեյկոցիտների բազմաքանակությունը դառնում է ակնհայտ, երբ հիվանդի արյան նմուշը դիտում են մանրադիտակով, որում հաճախ, բացի մեծաքանակ լինելուց նաև անհաս են և դիսֆունկցիոնալ։
Լեյկեմիայով ախտորոշված որոշ հիվանդների ծայրամասային արյան մեջ չեն հայտնաբերվում մեծաքանակ տհաս բջիջներ, հազվադեպ այս վիճակը կոչվում է ալեյկեմիա կամ ալեյկեմիկ լեյկեմիա: Այս դեպքում ոսկրածուծում շարունակվում են գտնվել բազմաթիվ անհաս բջիջներ, որոնք խոչնդոտում են նորմալ բջիջների զարգացումը, սակայն նրանք ինչ ինչ պատճառներով այդպես էլ մնում են ոսկրածուծում չանցնելով արյուն և չհայտանաբերվելով արյան հետազոտությամբ։ Ալեյկեմիայով հիվանդ մարդու ծայրամասային արյան լեկոցիտների քանակը կարող է լինել նորմալ կամ իջած։ Ալեյկեմիան կարող է դիտվել նաև լեյկեմիաների 4 հիմնական խմբերի ժամանակ, իսկ ամենաբնորոշն է մազաբջջային լեյկեմիայի դեպքում[33]։
Առաջացման պատճառներ խմբագրել
Լեյկեմիաներից և ոչ մեկի համար չկա առաջացման հստակ, եզակի պատճառ։ Կան հայտնի, թեպետ և փոքրաթիվ առաջացման պատճառներ, որոնք կարող են հանգեցնել լեյկեմիայի, սակայն այդ դեպքերը հազվադեպ են և չեն տարածվում լեյկեմիաների մեծաթիվ ձևերի վրա[34]։ Լեյկեմիաների բազմաթիվ ձևերի առաջացման պատճառները հայտնի չեն։ Հավանաբար նրանցից յուրաքանչյուրի հիմքում ընկած է տարբեր գործոններ։
Սակայն մի բան հստակ է՝ լեյկեմիան քաղցկեղ է, և ինչպես բոլոր քաղցկեղները այն նույնպես ծագում է բջջի ԴՆԹ-ում մուտացիայի հետևանքով։ Մուտացիան բջջին դարձնում է ուռուցքային, երբ ակտիվացնում է օնկոգեններին կամ ապակտիվացնում ուռուցք ճնշող գեներին, այսպիսով բջջին զրկելով ծրագրավորված մահից (ապոպտոզ), տարբերակումից, նորմալ կիսումից։ Մուտացիաները կարող են առաջանալ սպոնտան, կամ ճառագայթների և բազմաթիվ կարցինոգեն (ուռուցքածին) նյութերի ազդեցությունից[35]։
Մեծերի շրջանում մուտացիայի բերող հայտնի պատճառների թվում են բնական կամ արհեստական իոնիզացնող ճառագայթները, վիրուսներից HTLV -ները և որոշ քիմիական նյութեր՝ օր. բենզեն և ալկիլացնող պրեպարատները, որոնք օգտագործվել են նախկին քաղցկեղների բուժման համար[36][37][38]։ Ծխախոտի օգտագործումը թեև շատ փոքր, բայց բարձրացնում է սուր մեիլոիդ լեյկեմիաների առաջացման ռիսկը[36]։ Բազմաթիվ այլ հետազոտություններով հայտնաբերվել է հնարավոր կապ պետրոքիմիկատների, մազերի ներկերի և լեյկեմիանրի որոշ ձևերի առաջացման մեջ։ Դիետան որպես այդպիսին որևիցե դեր չունի լեյկեմիաների առաջացման մեջ, սակայն բուսական բջջանքով հարուստ սնունդը կարող է որոշ պաշտպանական նշանակություն ունենալ[34]։
Վիրուսներից մարդու T-լիմֆոտրոպ վիրուսը (HTLV-1) կարող է առաջացնել հասուն T-բջջային լեյկեմիա[39]։
Լեյկեմիաների հազվադեպ դեպքեր նկարագրվել են նույնիսկ մորից - պտղին անցման հետևանքով (երեխան ձեռք է բերում լեյկեմիա, որովհետև մայրը հիվանդ է եղել լեյկեմիայով հղիության ժամանակ)[36]։ Երեխաները որոնց մայրերը օգտագործել են օվուլյացիան (ձվազատում) խթանող դեղեր 2 անգամ ավելի են հակված լեյկեմիաների իրենց մանկության շրջանում քան նրանց հասակակից այլ երեխաները[40]։
Ճառագայթում խմբագրել
Sr-90 (ստրոնցիում 90) -ի մեծ դոզաները, որոնք հիմնականում միջուկային ռեակտորներից են արտանետվում, կրում են ««ոսկրերի հիվանդություն առաջացնող» մականունը և բերում են ինչպես կենդանիների, այնպես էլ համաձայն շատ տեսակետների համանման մեխանիզմով մարդկանց մոտ լեյկեմիաների առաջացման[41]։
Գենետիկ գործոններ խմբագրել
Որոշ մարդիկ ունեն գենետիկ նախատրամադրվածություն լեյկեմիաների առաջացման։ Գենետիկ այս գործոնների դերը ցուցադրվում է ընտանեկան պատմությունների և երկվորյակների վրա կատարվող հետազոտությունների օգնությամբ[36]։ Այս հիվանդները կարող են ունենալ մեկ կամ մի քանի ընդհանուր գեներ և որոշ դեպքերում ընտանիքում առկա են լինում լեյկեմիայի միևնույն տեսակը[36]։
Քրոմոսոմային անոմալիաներ կրող հիվանդների մոտ նույնպես լեյկեմիա զարգացնելու ռիսկը չափազանց բարձր է[37]։ Օրինակ Դաունի համախտանիշով և Ֆանկոնիի անեմիայով հիվանդների շրջանում բարձր է սուր լեյկեմիաների (հատկապես սուր միելոիդ լեյկեմիաների) առաջացման ռիսկը[36]։ Դաունի համախտանիշով հիվանդների մոտ ՍՄԼ M7 տարատեսակի առաջացման ռիսկը մեծանում է շուրջ 500 անգամ, իսկ ՍԼԼ -ինը 20 անգամ[42]։ SPRED1 գենի մուտացիան բերում է մանկական հասակում լեյկեմիաների զարգացման ռիսկի մեծացման[43]։
Սուր միելոգեն լեյկեմիայի M3 տարատեսակի դեպքում (կոչվում է սուր պրոմիելոցիտար լեյկեմիա), մուտացիան, որն այստեղ իր տեսակով տրանսլոկացիա է` t(15;17), առաջանում է 17-րդ քրոմոսոմում գտնվող ռետինոյաթթվի ընկալիչ α գենի, դեպի 15-րդ քրոմոսոմ պրոմիելոցիտար լեյկեմիայի (ՊՄԼ) գենի հարևանությամբ տրանսլոկացիայի հետևանքով։ Այս երկու գեների միացման հետևանքն է խիմերիկ ՊՄԼ/ՌԸα գենի առաջացումը, որը կոդավորում է արդեն ձևախախտված ռետինոյաթթվի ընկալիչ։ Այսպիսով խանգարվում է այսպիսի ձևափոխված ընկալիչներով բջիջների տարբերակումը[44]։
Քրոնիկ միելոգեն լեյկեմիան դեպքերի ճնշող մեծամասնությունում փոխկապակցված է Ֆիլադելֆյան քրոմոսոմի հետ (ՔՄԼ ով հիվանդների 95% -ը կրում են այս մուտացիան)։ Ֆիլադելֆյան քրոմոսոմը հետևանք է 9-րդ և 22-րդ քրոմոսաոմների միջև ռեցիպրոկ տրանսլոկացիայի (քրոմոսոմները փոխանակվում են որոշ հատվածներով), որի պատճառով 22-րդ քրոմոսոմում BCR-ABL գեների միակցումը բերում է մշտապես ակտիվ թիրոզին-կինազի սինթեզի և այս բջիջների անսահման բազմացման[45]։ Ֆիլադելֆյան քրոմոսոմը, ավելի ցածր հաճախականությամբ, կարող է հայտնաբերվել լեյկեմիաների այլ տեսակների դեպքում ևս[46][47][48][49]։
Ոչ իոնիզացնող ճառագայթում խմբագրել
Տասնամյակներ շարունակ ուսումնասիրվել են ոչ իոնիզացնող ճառագայթների լեյկեմիա առաջացնելու հնարավորությունը[50]։ Քաղցկեղի հետազոտության միջազգային կազմակերպությունը բազմաթիվ հետազոտությունների արդյունքում հանգել է եզրակացության, որ ծայրահեղ ցածր հաճախականության մագնիսական (բայց ոչ էլեկտրական) դաշտերը կարող են բերել մանկական լեյկեմիաների առաջացման[50]։ Ի հակառակը սրան, այս ուժերի ազդեցության և հասուն անձանց մոտ առաջացող լեյկեմիաների միջև որևիցե կապ չի հայտնաբերվել[50]։ Քանի որ, նմանատիպ ծայրահեղ ցածր հաճախականության էլոկտրոմագնիսական էներգիայի հետ մարդու շփումը բավականին հազվադեպ է, առողջապահության համաշխարհային կազմակերպությունը՝ ԱՀԿ-ն, հաշվարկել է որ եթե նույնիսկ ապացուցվի այս գործոնների հստակ կապը լեյկեմիաների հետ, ապա նրանք պատճառ կհանդիսանան ընդամենը 100 -2400 դեպքի ամեն տարի, կազմելով մանկական լեյկեմիաների 0.2-4.9 % -ը (ամբողջ լեյկեմիաների 0.03 - 0.9% -ը)[51]։
Ախտորոշում խմբագրել
Ախտորոշումը հիմնված է արյան բազմակի հետազոտությունների և ոսկրածուծից վերցված բիոպտատի (կենսանմուշ) արդյունքների հիման վրա։ Երբեմն արյան հետազոտությամբ չի հաջողվում հայտանբերել որևիցե մի ախտաբանական նշան, նամանավանդ հիվանդության սկզբնական և ռեմիսիայի շրջաններում։ Ավշային հանգույցի բիոպսիան բավական օգտակար կարող է լինել որոշ տեսակի քաղցկեղների ախտորոշման համար։
Ախտորոշմանը զուգնընթաց, արյան կենսաքիմիական հետազոտությունը կարող է օգնել լյարդի և երիկամների ախտահարման աստիճանը, ինչպես նաև քիմիոթերապիայի ազդեցությունը օրգանիզմի վրա պարզելու համար։ Լեյկեմիկ գործընթացներում ոսկրերի հնարավոր ներգրավումը պարզելու համար կիրառվում է ճառագայթային ախտորոշման մեթոդներից՝ ռենտգենը (X-ray), ուղեղի և փափուկ հյուսվածքների համար՝ մագնիսառեզոնանսային շերտագրությունը (ՄՌՇ), լյարդի, փայծաղի և երիկամների համար՝ ուլտրաձայնային հետազոտությունը(սոնոգրաֆիան)։
Համակարգչային շերտագրությունը (KT) կարող է օգտագործվել կրծքային ավշային հանգույցների հետազոտության համար։ Չնայած ախտորոշման բազմաթիվ մեթոդների առկայությանը, շատ հիվանդների մոտ լեյկեմիաների ախտորոշումը դժվարացած է՝ բազմաթիվ ոչ սպեցիֆիկ, ցրված, և այլ հիվանդություններ հիշեցնող ախտանիշների առկայության պատճառով։ Այդ պատճառով օրինակ Քաղցկեղի Ամերիկյան կազմակերպությունը նշում է, որ լեյկեմիայով հիվանդների առնվազն 20% աշխարհում մնում է դեռ չախտորոշված[33]։
Բուժում խմբագրել
Լեյկեմիաների տարբեր ձևերի բուժումը իրենից ենթադրում է ֆարմակոլոգիական բազմաթիվ պրեպարատների ընդունում՝ քիմիոթերապիայի համար նախատեսված դեղերի հետ ասոցացված։ Որոշների բուժման մեջ օգտագործվում է ճառագայթային թերապիան, իսկ որոշների համար ոսկրածուծի փոխպատվաստումը։
Սուր Լիմֆոբլաստային խմբագրել
Սուր լիմֆաբլաստային լեյկեմիայի վարումը ուղղված է ոսկրածուծային և համակարգային ախտահարումների դեմ։ Բուժումը պետք է կանխարգելի ուռուցքային բջիջների սերմացրումը օրգանիզմի այլ հատվածներ, մասնավորապես՝ կենտրոնական նյարդային համակարգ (ԿՆՀ) (պարզելու համար՝ ամենամսյա գոտկային պուկցիաներ)։ Ընդհանուր առմամբ ՍԼԼ-ի բուժումը բաժանվում է մի քանի շրջանի՝
- Ինդուկցիոն քիմիաթերապիա՝ հնարավորինս շուտ ոսկրածուծային ռեմիսիայի հասնելու համար։ Մեծերի շրջանում այս նպատակով ստանդարտ բուժման մեջ օգտագործվող դեղերից են՝ պրեդնիզոնը, վինկրիստինը և անտրացիկլինները։ Օգտագործվող այլ դեղերի շարքում են ասպարագինազը և ցիկլոֆոսֆամիդը։ ՍԼԼ-ի ցածր ռիսկի խմբում գտնվող երեխաների ստանդարտ բուժումը առաջին ամսվա համար, սովորաբար կազմված է 3 դեղաձևից՝ պրեդնիզոն, L-ասպարագինազ և վինկրիստին։
- Կոնսոլիդացիա և ինտենսիվ թերապիա՝ վերացնել օրգանիզմից բոլոր մնացորդային ուռուցքային բջիջները։ Այս նպատակին հասնելու համար կան տարբեր մոտեցումներ, բայց հիմնականը՝ բարձր դոզաներով մի քանի դեղերի համակցումն է 1-3 ամիս։ Միջին և ցածր ռիսկով ՍԼԼ հիվանդները իրենց թերապիայի ընթացքում ստանում են հակամետաբոլիտ որևիցե դեղ, օր.՝ մետոտրեքսատ և 6 -մերկապտոպուրին։ Բարձր ռիսկի խմբում գտնվող հիվանդները ի հավելումն այս դեղերի բարձր դոզաների, ստանում են նաև հավելյալ այլ դեղեր։
- ԿՆՀ-ի պրոֆիլակտիկա (կանխարգելիչ թերապիա)` ուղղված է պաշտպանելու նյարդային համակարգը ուռուցքային բջիջների սերմնացրումից, հատկապես բարձր ռիսկի խմբում գտնվող հիվանդների մոտ։ Այդ նպատակով կարող են կիրառվել գլխի ճառագայթումը, կամ դեղերը անմիջապես ողնուղեղային հեղուկ ներարկելը։
- Պահպանողական բուժում քիմիոթերապևտիկ պրեպարատներով՝ հիվանդության կրկնությունը կանխարգելելու համար։ Թերապիան ընդգրկում է դեղերի ցածր դոզաներ և կարող է շարունակվել ավելին քան 3 տարի։
- Այլընտրանքային բուժման եղանակներից է ոսկրածուծի փոխպատվաստումը համապատասխան դոնորից։ Կարող է լինել ցուցված բարձր ռիսկով և ռեցիդիվող հիվանդների շրջանում[52]։
Քրոնիկ լիմֆոցիտար խմբագրել
Բուժման պլանավորում խմբագրել
Հեմատոլոգները ՔԼԼ-ի բուժումը սկսելու համար հիմնվում են՝ հիվանդության փուլի և կոնկրետ հիվանդի առանձնահատկությունների վրա։ ՔԼԼ-ով հիվանդների մեծամասնության մոտ քացկեղը ցածր աստիճանի է (low-grade, քաղցկեղային բջիջները շատ քիչ են տարբերվում նորմալ բջիջներից) և բուժումը որևէ օգուտի չի բերում։ Բուժումը հիմնականում ցուցված է հետևյալ դեպքերում ՝
- Հեմոգլոբինի և թրոմբոցիտների քանակի իջեցում
- Հիվանդության առաջընթաց դեպի ուշ փուլեր
- Հիվանդության պատճառով փայծաղի և ավշային հանգույցների մեծացում, որոնք ուղեկցվում են վերջիններիս ցավոտությամբ
- Ուռուցքային բջիջների արտադրման հաճախականության մեծացում[53]
Բուժական մոտեցումներ խմբագրել
ՔԼԼ -ի բուժման համար նախատեսված ներկայիս եղանակները չեն ապահովում հիվանդության լրիվ բուժում, դեռ ավելին հիվանդների մեծամասնության համար բուժական այս կամ այն միջոցառումները ուղղված են հիվանդությունը ինչքան հնարավոր է երկար ճնշելուն այլ ոչ թե լրիվ վերացնելուն։ Առաջին շարքի քիմիոթերապևտիկ պրեպարատներից օգտագործում են քլորամբուցիլը կամ ցիկլոֆոֆսամիդը, զուգակցված կորտիկոստերոիդներից պրեդնիզոնի կամ պրեդնիզոլոնի հետ։ Կորտիկոստերոիդների օգտագործումը բավական արդյունավետ է և արդարացված, զի նրանք ճնշում են որոշ լեյկեմիաների դեպքում դիտվող աուտոիմուն պրոցեսները, օր.՝ աուտոիմուն հեմոլիտիկ անեմիա կամ իմուն միջնորդավորված թրոմբոցիտոպենիա։ Ռեզիստենտ (կայուն) ձևերի ժամանակ կարող է օգտագործվել նուկլեոզիդային որևիցե պրեպարատ, օր.՝ ֆլուդարաբին[54], պենտաստատին կամ կլադրիբին։ Երիտասարդ և հարաբերականորեն առողջներին կարող է կատարվել ոսկրածուծի փոխպատվաստում, հիվանդության լրիվ բուժման նպատակով[55] :
Սուր միելոգեն խմբագրել
ՍՄԼ -ների բուժման համար կան բազում կուտակված արդյունավետ հակաքաղցկեղային դեղեր։ Բուժական մոտեցումները տարբեր են կախված հիվանդի տարիքից և ՍՄԼ-ի սպեցիֆիկ ձևից։ Ընդհանուր առմամբ բուժումը ուղղված է ոսկրածուծի գործառույթը շտկելուն, ուռուցքի համակարգային ազդեցությունները մեղմելուն և ԿՆՀ-ն ուռուցքային ներսփռանքից պաշտպանելուն։
Շատ դեպքերում, ուռուցքաբանների մեծամասնությունը բուժումը սկսում են հենվելով քիմիաթերապիայի ինդուկցիոն փուլի համար նախատեսված դեղերի վրա։ Այսպիսի մոտեցումը երբեմն հանգեցնում է վաղ ռեմիսիայի։ Կոնսոլիդացիոն և պահպանողական բուժումները հիվանդության ռեցիդիվները (կրկնումները) կանխելու նպատակ են հետապնդում։ Կոնսոլիդացիոն բուժումը իրենից ենթադրում է ինդուկցիան քիմիաթերապիաների կրկնում, կամ քիմիաթերապիայի ուժեղացում հավելյալ դեղերով։ Ի տարբերություն նրա, պահպանողական բուժումը ներառում է օգտագործվող դեղերի ցածր դեղաչափեր[56]։
Քրոնիկ միելոգեն խմբագրել
Կան մի քանի հնարավոր բուժման մեթոդներ ՔՄԼ-ի համար, սակայն ստանդարտ բուժական մոտեցումը ախտորոշված հիվանդների համար իմատինիբն է[57]։ Ի համեմատ այլ հակաքաղցեկային դեղերի այն ունի հարաբերականորեն քիչ կողմնակի էֆֆեկտներ և կարող է կիրառվել պեր-օրալ (խմելու ձևով)։ Այս դեղի օգնությամբ, հիվանդների ավելին քան 90% -ը, ունակ են կասեցնելու հիվանդության առաջխաղացումը ամենաքիչը 5 տարի[57], այսպիսով ՔՄԼ-ն դարձնելով քրոնիկ, կառավարելի հիվանդություն։
Հիվանդության բարդացած, անկառավարելի, իմատինիբի անհասանելիության պայմաններում, կամ երբ հիվանդը ցանկություն ունի հասնելու մշտական բուժման՝ հնարավոր է կատարել ոսկրածուծի փոխպատվաստում։ Բուժական այս միջամտությունը ներառում բարձր դեղաչափերով քիմիաթերապիա և ճառագայթում, այնուհետ ոսկրածուծի ներարկում համապատասխան դոնորից։ Հիվանդների 30% -ը մահանում է այս միջամտության հետևանքով[57]։
Մազաբջջային խմբագրել
Բուժման պլանավորում
Այս լեյկեմիայով հիվանդ անձինք սովորաբար ասիմպտոմ են և չեն ստանում անհապաղ բուժում։ Բուժումը ընդհանուր առմամբ համարվում է անհրաժեշտ, երբ հիվանդի մոտ սկսում են դրսևորվել ախտանիշներ, օր.՝ հաճախակի ինֆեկցիաներ, այլ պատճառներով չբացատրվող արյունազեղումներ, անեմիա և հոգնածություն, որը նշանակալի է այնքան, որ խաթարում է հիվանդի ամենօրյա գործունեությունը։
Բուժական մոտեցումներ
Բուժման կարիք ունեցող մարդիկ սովորաբար 1 շաբաթ ստանում են կլադրիբին, որն ընդունում են ներերակային կամ ենթամաշկային։ Մյուս դեղը պենտոստատինն է, ամեն 4 շաբաթը մեկ՝ ներերակային։ Դեպքերի մեծամասնությունում մեկ անգամյա բուժումը ապահովում է կայուն ռեմիսիա[58]։
Բուժման մեջ օգտագործվող այլ դեղերից են ռիտուքսիմաբը և ինտերֆերոն -α-ն։ Հազվադեպ դեպքերում կարող է ցուցված լինել նաև սպլենէկտոմիան (փայծաղի հեռացում)։ Այս միջոցառումները չեն կիրառվում որպես առաջին անհրաժեշտության բուժում, քանի որ նրանց էֆեկտիվությունը շատ ավելի քիչ է քան նույն կլադրիբինից կամ պենտոստատինից ստացվածը[59]։
T -բջջային պրոլիմֆոցիտար խմբագրել
Լեյկեմիայի այս տեսակը հազվադեպ հանդիպող և չափազանց ագրեսիվ ընթացք ունի՝ ապրելիությունը միջինում կազմում է 1 տարուց էլ պակաս, ուստի հիվանդները պետք է անհապաղ բուժում ստանան[60]։
T -բջջային պրոլիմֆոցիտար լեյկեմիան մյուս կողմից շատ դժվար է բուժվում, այն չի ենթարկվում հայտնի քիմիաթերապևտիկ պրեպարատներից շատերին[60]։ Փորձարկվել են բուժման տարբեր եղանակներ պուրինների անալոգներով՝ պենտոստատին, ֆլուդարաբին, կլեդրիբին, քլորամբուցիլ և կոմբինացված թերապիայի բազում այլ ձևերով՝ ցիկլոֆոսֆամիդի, դոքսոռուբիցինի, վինկրիստինի, պրեդնիզոնի, էտոպոզիդի, բլեոմիցինի կիրառմամբ։ Ալեմտուզումաբի (մոնոկլոնալ հակամարմին որը գրոհում է լեյկոցիտներին) օգտագործումը բուժման մեջ եղել է ավելի էֆեկտիվ քան մնացած տարբերակներինը[60]։ Այն հիվանդները, որոնք լավ են պատասխանում բուժմանը, ենթարկվում են նաև ոսկրածուծի փոխպատվաստման՝ առավել բարեհաջող արդյունքներ գրանցելու համար[60]։
Լեյկեմիայով տառապող 15 տարեկանից փոքր երեխաների շրջանում, 5 -տարվա ապրելիությունը ավելի բարձր է և կազմում է 60-85% կախված լեյկեմիայի ձևից[13]։
Յուվենիլ միելոմոնոցիտար խմբագրել
Յուվենիլ (երիտասարդների) միելոմոնոցիտար լեյկեմիայի բուժումը կարող է ներառել սպլենէկտոմիա, քիմիոթերապիա և ոսկրածուծի փոխպատվաստում[61]։
Կանխատեսում խմբագրել
Հիվանդության բարեհաջող ելքը կախված է լեյկեմիայի ձևից և հիվանդի տարիքից։ Վերջին տարիներին ցուցանիշը բարելավել է զարգացած երկրներում[8]։ ԱՄՆ-ում միջինում 5 տարվա ապրելիությունը կազմում է 61%[5]։ Լեյկեմիայի սուր ձևերով հիվանդ այն երեխաները, որոնք ստանում են բուժում և հաջորդող 5 տարիներին չեն դրսևորում հիվանդության որևիցե ախտանիշ (քաղցկեղից ազատ ժամանակաշրջան), դեպքերի ճնշող մեծամասնությունում այլևս չեն ունենում քաղցկեղի ռեցիդիվ (ախտադարձ)[13]։
Քաղցկեղի սուր կամ քրոնիկ տեսակին պատկանելը, ախտահարված լեյկոցիտի տեսակը, անեմիայի և թրոմբոցիտոպենիայի առկայությունն ու ծանրության աստիճանը, մետաստազների առկայությունը կամ բացակայությունը, նրանցով ոսկրածուծի և ավշային հանգույցների ներսփռումը, բուժման լայն հնարավորություններով մասնագիտացված կենտրոնների առկայությունը կամ բացակայությունը, գործոններ են՝ որոնք ազդում են հիվանդության ելքի վրա[62]։
Համաճարակաբանություն խմբագրել
2010 թվականին լեյկեմիայից մահերի թիվը կազմել է 281,500 մարդ ամբողջ աշխարհում[63]։ 2000 -ին լեյկեմիաների տարբեր ձևերով ախտորոշվել է 256,000 մարդ, որից մահացել են 209,000 -ը[64], կազմելով ամբողջ աշխարհում քաղցկեղից մահացության (7 մլն) 3% -ը, իսկ ընդհանուր մահերի 0.35 % -ը[64]։ Ամենատարածված 16 քաղցկեղների մեջ լեյկեմիան իր տարածվածությամբ 12 -րդն է, իսկ մահացության ցուցանիշով 11 -րդը[64]։ Լեյկեմիան առավել հաճախ հանդիպում է զարգացած երկրներում[65]։
| տեսակ | մահվան դեպքեր |
|---|---|
| Շնչափողի, բրոնխների և թոքերի քաղցկեղ | 2 040 000
|
| Հաստ և ուղիղ աղիների քաղցկեղ | 1 090 000
|
| Ստամոքսի քաղցկեղ | 957 185
|
| Կրծքագեղձի քաղցկեղ | 700 660
|
| Ենթաստամոքսային գեղձի ուռուցք | 531 107
|
| Կերակրափողի քաղցկեղ | 498 067
|
| Շագանակագեղձի քաղցկեղ | 486 836
|
| Լյարդի քաղցկեղ | 484 577
|
| Լեյկեմիա | 334 592
|
| Արգանդի վզիկի քաղցկեղ | 280 479
|
| Ոչ հոջկինյան լիմֆոմա | 254 614
|
| Միզապարկի քաղցկեղ | 228 735
|
| Շրթունքների և բերանի խոռոչի քաղցկեղ | 199 398
|
| Ձվարանի քաղցկեղ | 198 412
|
| Լեղապարկի և լեղուղիների քաղցկեղ | 172 441
|
| Երիկամների քաղցկեղ | 166 438
|
| Կոկորդի քաղցկեղ | 123 356
|
| Բազմակի միելոմա | 113 474
|
| Արգանդի քաղցկեղ | 91 641
|
| Քթըմպանային քաղցկեղ | 71 610
|
| Վահանաձև գեղձի քաղցկեղ | 45 576
|
| Մեզոթելիոմա | 29 251
|
Աղբյուրը՝ WCRF
ԱՄՆ խմբագրել
ԱՄՆ -ում մոտ 245,000 մարդ տառապում է լեյկեմիայի այս կամ այն տիպով։ 1975 -ից 2011-ը ամեն տարի երեխաների շրջանում հիվանդացությունը աճել է 0.7 % -ով[66]։ 2008 -ին ախտորոշվել է հիվանդության մոտ 44,270 նոր դեպք[67], կազմելով բոլոր տեսակի քաղցկեղների 2.95% -ը (բացառությամբ մաշկի բազալ և հարթ բջջային քաղցկեղները) և ընդհանուր արյան քաղցկեղների 30.4% -ը[68]։
Երեխաների շրջանում պատկերը այլ է, նրանց մոտ հայտնաբերվող քացկեղների ամեն երրորդը լեյկեմիա է, իսկ ամենաբնորոշ ձևը ՍԼԼ[67]։ Սուր լիմֆոբլաստային լեյկեմիան (ՍԼԼ) մինչև 12 ամսական երեխաների մոտ հանդիպող քաղկեղների 2 -րդ ամենատարածված տեսակն է, իսկ ավելի մեծ երեծխաների շրջանում 1 -ին[69]։ Դեռևս անհասկանալի պատճառներով, հիվանդությունը նույն տարիքի տղա երեխաներին ախտահարում է առավել հաճախ քան աղջիկներին։ Սպիտակամորթ երեխաների մոտ հիվանդությունը հանդիպում է կրկնակի հաճախ քան սևամորթների[69]։ Հասուն անձանց մոտ հանդիպող քաղցկեղների շրջանում լեյկեմիան կազմում է դեպքերի ընդամենը 3 %-ը, սակայն քանի որ քաղցկեղների հանդիպման հաճախականությունը ընդհանուր առմամբ հասուն անձանց մոտ շատ ավելի բարձր է, լեյկեմիաների բոլոր ձևերի 90% -ը ախտորոշվում է հենց այս խմբում[67]։
ԱՄՆ-ում ռասայական պատկանելիությունը նույնպես ռիսկի գործոն է համարվում։ Իսպանական ծագում ունեցող ամերիկացիները, նամանավանդ 20 տարեկանից ցածր, լեյկեմիաների զարգացման ամենաբարձր ռիսկի խմբում են։ Սպիտակամորթները, Ամերիկյան տեղաբնիկիները, Ասիական ծագումով ամերիկացիները և Ալյասկայի տեղաբնիկները ավելի բարձր ռիսկի խմբում են քան աֆրոամերիկացիները[70]։
Տղամարդիկ մոտ 30 % -ով ավել են հիվանդանում և մահանում լեյկեմիայից[71]։
Միացյալ Թագավորություն խմբագրել
Լեյկեմիան Մեծ Բրիտանիայում և Հյուսիսային Իռլանդիայում (միացյալ թագավորություն) ըստ տարածվածության 11 -րդն է (մոտ 8,600 նոր դեպք ախտորոշվել է 2011-ին), իսկ մահերի թվով 9 -րդը քաղցկեղների շրջանում (4800 մահ 2012 -ին)[72]։
Պատմություն խմբագրել
Լեյկեմիան առաջին անգամ նկարագրվել է վիրաբույժ և անատոմ Ալֆրեդ-Արմանդ-Լուիս-Մարի Վելպյուի կողմից 1827 -ին։ Հիվանդությունն առավել ամբողջական նկարագրել է պաթոլոգ (ախտաբան) Ռուդոլֆ Վիրխովը 1845 -ին։ Վիրխովի աշխատանքներից 10 տարի անց, պաթոլոգ Ֆրանց Էրնստ Քրիստիան Նյումանը հայտանաբերեց, որ լեյկեմիայով հիվանդ անձանց ոսկրածուծը ստացել է կանաչադեղնավուն գունավորում, նորմալ կարմիր գույնի փոխարեն։ Այս հայտնագործումը Նյումանին թույլ տվեց եզրակացնել, որ հենց ոսկրածուծի խնդիրն է ծայրամասային արյան ախտաբանության պատճառը։
Մինչև 1900 թվականը լեյկեմիան համարվում էր ընտանեկան այլ ոչ թե առանձին հիվանդություն:1947 -ին Բոստոնի համալսարանի պաթոլոգ Սիդնեյ Ֆարբերը, նախկինում կատարված հետազոտությունների հիման վրա եզրակացրեց, որ ամինոպտերինը՝ ֆոլաթթվի նմանակը կարող է բուժել լեյկեմիան երեխաների մոտ։ ՍԼԼ -ով հիվանդ երեխաների մեծամասնությունը ցուցադրել էին ոսկրածուծի ֆունկցիայի որոշ բարելավում, սակայն իրականում ամբողջովին չէին ազատվել հիվանդությունից։ Այնուամենայնիվ այս հետազոտությունները հիմք հանդիսացան ապագա հետազոտությունների համար։
1962 -ին, հետազոտողներ Էմիլ Ջ. Ֆրեիրեյքը և Ջ. Էմիլ Ֆրեյ III -ը օգտագործեցին կոմբինացիոն թերապիան որպես բուժման փորձ։ Փորձը որոշ հիվանդների մոտ հաջողություն է գրանցում՝ թույլատրելով նրանց ապրել երկար տարիներ[73]։
Ծագումնաբանություն խմբագրել
Արյան նմուշում մեծաքանակ լեյկոցիտներ (արյան սպիտակ բջիջներ) նկատելուց հետո, Վիրխովը այս հիվանդությունն անվանեց Leukämie գերմաներենով։ Անուն, որը նա տեղծել էր հունարեն երկու՝ leukos (λευκός) - սպիտակ և haima (αἷμα) - արյուն բառերից։
Հասարակություն և մշակույթ խմբագրել
Համաձայն Սուսան Սոնթագի, լեյկեմիան 20 -րդ դարում երբեմն դրամատիզացվում էր որպես հորինված, բեմականացվում որպես ոչ հաճելի ավարտ ունեցող հիվանդություն, ում արդար, անմեղ և նուրբ զոհերը մահանում են երիտասարդ և ոչ ճիշտ ժամանակին։ Այսպիսով լեյկեմիան տուբերկուլոզի ժառանգորդն էր, որը պահպանում էր իր մշակութային դերը մինչև չպարզվեց նրա ինֆեկցիոն (վարակային) ծագումը[74]։ 1970 -ին գրված ռոմանտիկ նովել ՝ Սիրո պատմությունը, լեյկեմիայի դրամատիզացման օրինակ էր։
ԱՄՆ -ում տարեկան 5.4 միլիարդ $ է ծախսվում լեյկեմիաների բուժման համար[3]։
Հետազոտման ուղղություններ խմբագրել
Լեյկեմիաների առաջացման պատճառների, տարածվածության, ախտորոշման, բուժման և կանխատեսումների ուղղությամբ բազմաթիվ արժեքավոր հետազոտություններ են անցկացվել։ Ներկայումս էլ հարյուրավոր կլինիկական փորձեր են պլանավորվում և անցկացվում աշխարհի տարբեր անկյուններում[75]։ Հետազոտությունները հիմնականում ուղղված են բուժման նոր և առավել օգտակար եղանակների հայտնաբերմանը և որակի բարձրացմանը, հիվանդների կյանքի որակի բարելավմանը, հիվանդության բուժումից հետո և ռեմիսիայի շրջանում համապատասխան պահպանողական միջոցառումների կիրառմանը։
Ընդհանուր առմամբ, լեյկեմիաների ուղղությամբ կատարվող հետազոտությունները բաժանվում են 2 ձևի՝ կլինիկական և ոչ կլինիկական կամ հիմնաքարային հետազոտություններ։ Կլինիկական հետազոտությունները կենտրանացած են հիվանդության ուսումնասիրման ուղղակի և անմիջական եղանակների վրա, օրինակ՝ նոր դեղի փորձարկում հիվանդների շրջանում։ Ի համեմատություն կլինիկական հետազոտության ոչ կլինիկական կամ հիմնաքարային (ֆունդամենտալ) հետազոտությունները կատարվում են հեռավորության վրա, օրինակ՝ լաբորատորիայում հետազոտում են կասկածելի կարցինոգեն (ուռուցքածին) գործոնի ազդեցությունը առանձնացված բջիջների վրա, կամ օրինակ ինչպիսի փոփոխությունների է ենթարկվում լեյկեմիկ բջջի ԴՆԹ-ն հիվանդության ընթացքում։
Այս տեսակ հետազոտությունների արդյունքները ժամանակային առումով ավելի քիչ օգտակար են հիվանդների համար քան կլինիկականը[76]։ Նպատակ է հետամնդվում գենային թերապիան բուժման մեջ կիրառելու համար։ Այդպիսի փորձ կատարվել է գենետիկորեն մոդիֆիկացված T -լիմֆոցիտների օգնությամբ, ստեղծված ուղղակիորեն ոչնչացնելու ուռուցքային բջիջները։ 2011 -ին կատարված այսպիսի բուժումից 1 տարի անց ՔԼԼ -ով տառապող 2 հիվանդի մոտ գրանցվել է քաղցկեղի լրիվ վերացում[77], իսկ 2013-ին 5 հիվանդներից 3-ի մոտ, որոնք ունեյին ՍԼԼ դիտվել է 5-ից 2 տարի ձգվող ռեմիսիա[78]։ Կատարվել են նաև տարբեր տեսակի լեյկեմիաներ առաջացնող ցողունային բջիջների նույնականացման հետազոտություններ[79]։
Հղիություն խմբագրել
Լեյկեմիանեերը շատ հազվադեպ են զուգակցվում հղիության հետ, հաճախականությունտ 1:10,000 -ի է[80]։ Հղիների մոտ լեյկեմիաների վարումը ուղղակիորեն կապված է լեյկեմիա տարատեսակից։ Այնուամենայտնիվ դեպքերի ճնշող մեծամասնությունը բաժին է հասնում սուր լեյկեմիաներին[81]։ Սուր լեյկեմիաները պահանջում են արագ և ագրեսիվ բուժում, անկախ հղիության և պտղի վրա թողած ահռելի ռիսկերին (հղիության ընդհատում, վիժում, պտղի բնածին արատներ), նամանավանդ երբ քիմիաթերապիան անցկացվում է պտղի զարգացման տեսանկյունից խոցելի առաջին տրիմեստրում[80]։ ՔՄԼ -ն կարող է բուժվել հարաբերականորեն ապահով և հղիության ցանկացած ժամանակ ինտերֆերոն α -ով[80]։ ՔԼԼ -ի բուժումը, որը շատ հազվադեպ է հանդիպում հղիների շրջանում, կարող է հետաձգվել մինչ ծննդաբերություն[80][81]։
Ծանոթագրություններ խմբագրել
- ↑ 1,0 1,1 1,2 1,3 1,4 Hutter, JJ (2010 թ․ հունիս). «Childhood leukemia». Pediatrics in Review. 31 (6): 234–41. doi:10.1542/pir.31-6-234. PMID 20516235.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 «What You Need To Know About™ Leukemia». National Cancer Institute. 2013 թ․ դեկտեմբերի 23. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 6-ին. Վերցված է 2014 թ․ հունիսի 18-ին.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 «A Snapshot of Leukemia». NCI. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 4-ին. Վերցված է 2014 թ․ հունիսի 18-ին.
- ↑ 4,0 4,1 GBD 2015 Mortality and Causes of Death, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 5,0 5,1 5,2 «SEER Stat Fact Sheets: Leukemia». National Cancer Institute. 2011. Արխիվացված օրիգինալից 2016 թ․ հուլիսի 16-ին.
- ↑ 6,0 6,1 GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ «Leukemia». NCI. 1980 թ․ հունվարի 1. Արխիվացված օրիգինալից 2014 թ․ մայիսի 27-ին. Վերցված է 2014 թ․ հունիսի 13-ին. «Cancer that starts in blood-forming tissue, such as the bone marrow, and causes large numbers of abnormal blood cells»
- ↑ 8,0 8,1 8,2 8,3 8,4 World Cancer Report 2014. World Health Organization. 2014. էջեր Chapter 5.13. ISBN 978-9283204299.
- ↑ Vardiman, JW; Thiele, J; Arber, DA; Brunning, RD; Borowitz, MJ; Porwit, A; Harris, NL; Le Beau, MM; Hellström-Lindberg, E; Tefferi, A; Bloomfield, CD (2009 թ․ հուլիսի 30). «The 2008 revision of the World Health Organization (WHO) classification of myeloid neoplasms and acute leukemia: rationale and important changes». Blood. 114 (5): 937–51. doi:10.1182/blood-2009-03-209262. PMID 19357394.
- ↑ Cătoi, Alecsandru Ioan Baba, Cornel (2007). Comparative oncology. Bucharest: The Publishing House of the Romanian Academy. էջ Chapter 17. ISBN 978-973-27-1457-7. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 10-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ «A Snapshot of Leukemia - National Cancer Institute». web.archive.org. 2014 թ․ հուլիսի 4. Արխիվացված է օրիգինալից 2014 թ․ հուլիսի 4-ին. Վերցված է 2019 թ․ ապրիլի 28-ին.
- ↑ 12,0 12,1 12,2 «A Snapshot of Leukemia - National Cancer Institute». web.archive.org. 2014 թ․ հուլիսի 4. Արխիվացված է օրիգինալից 2014 թ․ հուլիսի 4-ին. Վերցված է 2019 թ․ մայիսի 11-ին.
- ↑ 13,0 13,1 13,2 13,3 American Cancer Society (2014 թ․ մարտի 2). «Survival rates for childhood leukemia». Արխիվացված օրիգինալից 2014 թ․ հուլիսի 14-ին.
- ↑ Terwilliger, T; Abdul-Hay, M (2017-06). «Acute lymphoblastic leukemia: a comprehensive review and 2017 update». Blood Cancer Journal. 7 (6): e577. doi:10.1038/bcj.2017.53. ISSN 2044-5385. PMC PMCPMC5520400. PMID 28665419.
{{cite journal}}: Check|pmc=value (օգնություն) - ↑ Jameson, J. N. St C.; Dennis L. Kasper; Harrison, Tinsley Randolph; Braunwald, Eugene; Fauci, Anthony S.; Hauser, Stephen L; Longo, Dan L. (2005). Harrison's principles of internal medicine. New York: McGraw-Hill Medical Publishing Division. ISBN 978-0-07-140235-4.
- ↑ Finding Cancer Statistics » Cancer Stat Fact Sheets »Chronic Lymphocytic Leukemia Արխիվացված 16 Ապրիլ 2008 Wayback Machine National Cancer Institute.
- ↑ Colvin G. A.; Elfenbein G. J. (2003). «The latest treatment advances for acute myelogenous leukemia». Medicine and Health, Rhode Island. 86 (8): 243–6. PMID 14582219.
- ↑ «Novartis Oncology». Արխիվացված է օրիգինալից 2013 թ․ նոյեմբերի 5-ին. Վերցված է 2019 թ․ մայիսի 9-ին.
- ↑ Patients with Chronic Myelogenous Leukemia Continue to Do Well on Imatinib at 5-Year Follow-Up Արխիվացված 15 Մայիս 2013 Wayback Machine Medscape Medical News 2006.
- ↑ Updated Results of Tyrosine Kinase Inhibitors in CML Արխիվացված 29 Դեկտեմբեր 2007 Wayback Machine ASCO 2006 Conference Summaries.
- ↑ Else, M., Ruchlemer, R., Osuji, N. (2005). «Long remissions in hairy cell leukemia with purine analogs: a report of 219 patients with a median follow-up of 12.5 years». Cancer. 104 (11): 2442–8. doi:10.1002/cncr.21447. PMID 16245328.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Matutes Estella (1998). «T-cell prolymphocytic leukemia, a rare variant of mature post-thymic T-cell leukemias, has distinct clinical and laboratory characteristics and a poor prognosis». Cancer Control Journal. 5 (1). Արխիվացված օրիգինալից 2009 թ․ փետրվարի 11-ին.
- ↑ Valbuena JR, Herling M, Admirand JH, Padula A, Jones D, Medeiros LJ (2005 թ․ մարտ). «T-cell prolymphocytic leukemia involving extramedullary sites». American Journal of Clinical Pathology. 123 (3): 456–64. doi:10.1309/93P4-2RNG-5XBG-3KBE. PMID 15716243. Արխիվացված օրիգինալից 2013 թ․ մայիսի 15-ին.
- ↑ Elaine Sarkin Jaffe, Nancy Lee Harris, World Health Organization, International Agency for Research on Cancer, Harald Stein, J. W. Vardiman (2001). Pathology and genetics of tumours of haematopoietic and lymphoid tissues. World Health Organization Classification of Tumors. Vol. 3. Lyon: IARC Press. ISBN 978-92-832-2411-2.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ 25,0 25,1 Reiter A, Gotlib J (2017). «Myeloid neoplasms with eosinophilia». Blood. 129 (6): 704–714. doi:10.1182/blood-2016-10-695973. PMID 28028030.
- ↑ Arber DA, Orazi A, Hasserjian R, Thiele J, Borowitz MJ, Le Beau MM, Bloomfield CD, Cazzola M, Vardiman JW (2016). «The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia». Blood. 127 (20): 2391–405. doi:10.1182/blood-2016-03-643544. PMID 27069254.
- ↑ Gotlib J (2015). «World Health Organization-defined eosinophilic disorders: 2015 update on diagnosis, risk stratification, and management». American Journal of Hematology. 90 (11): 1077–89. doi:10.1002/ajh.24196. PMID 26486351.
- ↑ Bhatnagar N, Nizery L, Tunstall O, Vyas P, Roberts I (2016 թ․ հոկտեմբեր). «Transient Abnormal Myelopoiesis and AML in Down Syndrome: an Update». Current Hematologic Malignancy Reports. 11 (5): 333–41. doi:10.1007/s11899-016-0338-x. PMC 5031718. PMID 27510823.
- ↑ Crispino JD, Horwitz MS (2017 թ․ ապրիլ). «GATA factor mutations in hematologic disease». Blood. 129 (15): 2103–2110. doi:10.1182/blood-2016-09-687889. PMC 5391620. PMID 28179280.
- ↑ Seewald L, Taub JW, Maloney KW, McCabe ER (2012 թ․ սեպտեմբեր). «Acute leukemias in children with Down syndrome». Molecular Genetics and Metabolism. 107 (1–2): 25–30. doi:10.1016/j.ymgme.2012.07.011. PMID 22867885.
- ↑ Clarke, RT; Van den Bruel, A; Bankhead, C; Mitchell, CD; Phillips, B; Thompson, MJ (2016 թ․ հոկտեմբեր). «Clinical presentation of childhood leukaemia: a systematic review and meta-analysis». Archives of Disease in Childhood. 101 (10): 894–901. doi:10.1136/archdischild-2016-311251. PMID 27647842.
- ↑ «Leukemia». Columbia Electronic Encyclopedia, 6th Edition. Վերցված է 2011 թ․ նոյեմբերի 4-ին.
- ↑ 33,0 33,1 American Cancer Society (2010). «How is Leukemia Diagnosed?». Detailed Guide: Leukemia – Adult Chronic. American Cancer Society. Արխիվացված է օրիգինալից 2010 թ․ ապրիլի 5-ին. Վերցված է 2010 թ․ մայիսի 4-ին.
- ↑ 34,0 34,1 Ross JA, Kasum CM, Davies SM, Jacobs DR, Folsom AR, Potter JD (2002 թ․ օգոստոս). «Diet and risk of leukemia in the Iowa Women's Health Study». Cancer Epidemiol. Biomarkers Prev. 11 (8): 777–81. PMID 12163333. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 10-ին.
- ↑ Radivoyevitch, T; Sachs, R K; Gale, R P; Molenaar, R J; Brenner, D J; Hill, B T; Kalaycio, M E; Carraway, H E; Mukherjee, S (2015). «Defining AML and MDS second cancer risk dynamics after diagnoses of first cancers treated or not with radiation». Leukemia. 30 (2): 285–294. doi:10.1038/leu.2015.258. PMID 26460209.
- ↑ 36,0 36,1 36,2 36,3 36,4 36,5 Wiernik, Peter H. (2001). Adult leukemias. New York: B. C. Decker. էջեր 3–15. ISBN 978-1-55009-111-3.
- ↑ 37,0 37,1 Robinette, Martin S.; Cotter, Susan; Van de Water (2001). Quick Look Series in Veterinary Medicine: Hematology. Teton NewMedia. էջ 105. ISBN 978-1-893441-36-1.
- ↑ Stass, Sanford A.; Schumacher, Harold R.; Rock, William R. (2000). Handbook of hematologic pathology. New York, N.Y: Marcel Dekker. էջեր 193–194. ISBN 978-0-8247-0170-3.
- ↑ Leonard, Barry (1998). Leukemia: A Research Report. DIANE Publishing. էջ 7. ISBN 978-0-7881-7189-5.
- ↑ Rudant J, Amigou A, Orsi L, Althaus T, Leverger G, Baruchel A, Bertrand Y, Nelken B, Plat G, Michel G, Sirvent N, Chastagner P, Ducassou S, Rialland X, Hémon D, Clavel J (2013). «Fertility treatments, congenital malformations, fetal loss, and childhood acute leukemia: the ESCALE study (SFCE)». Pediatr Blood Cancer. 60 (2): 301–8. doi:10.1002/pbc.24192. PMID 22610722.
- ↑ «Sr-90 is known to increase the risk of bone cancer and leukemia in animals, and is presumed to do so in people; from google (nuclear reactor emit tritium) result 1, 2, 3». Արխիվացված օրիգինալից 2017 թ․ հուլիսի 20-ին.
- ↑ «Leukemia Risk in Down Syndrome Patients». Cancer Therapy Advisor (ամերիկյան անգլերեն). 2012 թ․ հունիսի 14. Վերցված է 2019 թ․ հուլիսի 17-ին.
- ↑ Pasmant, E; Ballerini, P; Lapillonne, H; Perot, C; Vidaud, D; Leverger, G; Landman-Parker, J (2009). «SPRED1 disorder and predisposition to leukemia in children». Blood. 114 (5): 1131. doi:10.1182/blood-2009-04-218503. PMID 19643996.
- ↑ De Braekeleer, Etienne; Douet-Guilbert, Nathalie; De Braekeleer, Marc (2014-6). «RARA fusion genes in acute promyelocytic leukemia: a review». Expert Review of Hematology. 7 (3): 347–357. doi:10.1586/17474086.2014.903794. ISSN 1747-4094. PMID 24720386.
- ↑ Kang, Zhi-Jie; Liu, Yu-Fei; Xu, Ling-Zhi; Long, Zi-Jie; Huang, Dan; Yang, Ya; Liu, Bing; Feng, Jiu-Xing; Pan, Yu-Jia (2016 թ․ մայիսի 27). «The Philadelphia chromosome in leukemogenesis». Chinese Journal of Cancer. 35. doi:10.1186/s40880-016-0108-0. ISSN 1000-467X. PMC PMCPMC4896164. PMID 27233483.
{{cite journal}}: Check|pmc=value (օգնություն)CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Salesse, Stephanie; Verfaillie, Catherine M. (2002 թ․ դեկտեմբերի 9). «BCR/ABL: from molecular mechanisms of leukemia induction to treatment of chronic myelogenous leukemia». Oncogene (անգլերեն). 21 (56): 8547–8559. doi:10.1038/sj.onc.1206082. ISSN 0950-9232. PMID 12476301.
- ↑ «NCI Dictionary of Cancer Terms». National Cancer Institute (անգլերեն). 2011 թ․ փետրվարի 2. Արխիվացված օրիգինալից 2017 թ․ փետրվարի 16-ին. Վերցված է 2017 թ․ փետրվարի 15-ին.
- ↑ «Do We Know What Causes Chronic Myeloid Leukemia?». www.cancer.org. Արխիվացված օրիգինալից 2017 թ․ փետրվարի 16-ին. Վերցված է 2017 թ․ փետրվարի 15-ին.
- ↑ «What is chronic myeloid leukaemia? (CML) - Understanding - Macmillan Cancer Support». www.macmillan.org.uk (անգլերեն). Արխիվացված օրիգինալից 2017 թ․ փետրվարի 16-ին. Վերցված է 2017 թ․ փետրվարի 15-ին.
- ↑ 50,0 50,1 50,2 Non-Ionizing Radiation, Part 1: Static and Extremely Low-Frequency (ELF) Electric and Magnetic Fields (IARC Monographs on the Evaluation of the Carcinogenic Risks). Geneva: World Health Organisation. 2002. էջեր 332–333, 338. ISBN 978-92-832-1280-5. Արխիվացված օրիգինալից 2008 թ․ դեկտեմբերի 6-ին.
- ↑ «WHO | Electromagnetic fields and public health». Արխիվացված օրիգինալից 2009 թ․ փետրվարի 16-ին. Վերցված է 2009 թ․ փետրվարի 18-ին.
- ↑ Hoffbrand, A. V. (2006). Essential haematology. Moss, P. A. H., Pettit, J. E. (5th ed ed.). Malden, Mass.: Blackwell Pub. ISBN 1405136499. OCLC 69331878.
{{cite book}}:|edition=has extra text (օգնություն) - ↑ National Cancer Institute (1980 թ․ հունվարի 1). «Chronic Lymphocytic Leukemia (PDQ) Treatment: Stage Information». Արխիվացված օրիգինալից 2007 թ․ հոկտեմբերի 17-ին. Վերցված է 2007 թ․ սեպտեմբերի 4-ին.
- ↑ Eichhorst BF; Busch R; Hopfinger G; Pasold R; Hensel M; Steinbrecher C; Siehl S; Jäger U; Bergmann M; Stilgenbauer S; Schweighofer C; Wendtner CM; Döhner H; Brittinger G; Emmerich B; Hallek M; German CLL Study Group. (2006). «Fludarabine plus cyclophosphamide versus fludarabine alone in first-line therapy of younger patients with chronic lymphocytic leukemia». Blood. 107 (3): 885–91. doi:10.1182/blood-2005-06-2395. PMID 16219797.
- ↑ Gribben JG (2008 թ․ հունվար). «Stem cell transplantation in chronic lymphocytic leukemia». Biol. Blood Marrow Transplant. 15 (1 Suppl): 53–8. doi:10.1016/j.bbmt.2008.10.022. PMC 2668540. PMID 19147079.
- ↑ American Cancer Society (2012 թ․ մարտի 22). «Typical treatment of acute myeloid leukemia (except promyelocytic M3)». Detailed Guide: Leukemia – Acute Myeloid (AML). American Cancer Society. Արխիվացված օրիգինալից 2012 թ․ նոյեմբերի 12-ին. Վերցված է 2012 թ․ հոկտեմբերի 31-ին.
- ↑ 57,0 57,1 57,2 Fausel C (2007 թ․ հոկտեմբեր). «Targeted chronic myeloid leukemia therapy: seeking a cure» (PDF). J Manag Care Pharm. 13 (8 Suppl A): 8–12. PMID 17970609. Արխիվացված է օրիգինալից (PDF) 2008 թ․ մայիսի 28-ին. Վերցված է 2019 թ․ մայիսի 10-ին.
- ↑ Robak, T; Jamroziak, K; Gora-Tybor, J; Blonski, J. Z.; Kasznicki, M; Dwilewicz-Trojaczek, J; Wiater, E; Zdunczyk, A; Dybowicz, J; Dmoszynska, A; Wojtaszko, M; Zdziarska, B; Calbecka, M; Kostyra, A; Hellmann, A; Lewandowski, K; Stella-Holowiecka, B; Sulek, K; Gawronski, K; Skotnicki, A. B.; Nowak, W; Zawilska, K; Molendowicz-Portala, L; Kloczko, J; Sokolowski, J; Warzocha, K; Seferynska, I; Ceglarek, B; Konopka, L (2007). «Cladribine in a weekly versus daily schedule for untreated active hairy cell leukemia: Final report from the Polish Adult Leukemia Group (PALG) of a prospective, randomized, multicenter trial». Blood. 109 (9): 3672–5. doi:10.1182/blood-2006-08-042929. PMID 17209059.
- ↑ Saven, A; Burian, C; Adusumalli, J; Koziol, J. A. (1999). «Filgrastim for cladribine-induced neutropenic fever in patients with hairy cell leukemia». Blood. 93 (8): 2471–7. PMID 10194424.
- ↑ 60,0 60,1 60,2 60,3 Dearden CE, Matutes E, Cazin B (2001 թ․ սեպտեմբեր). «High remission rate in T-cell prolymphocytic leukemia with CAMPATH-1H». Blood. 98 (6): 1721–6. doi:10.1182/blood.V98.6.1721. PMID 11535503.
- ↑ «JMMLfoundation.org». JMMLfoundation.org. Արխիվացված է օրիգինալից 2009 թ․ հունվարի 25-ին. Վերցված է 2010 թ․ օգոստոսի 29-ին.
- ↑ Stock, W (2010). «Adolescents and young adults with acute lymphoblastic leukemia». Hematology. American Society of Hematology. Education Program. 2010: 21–9. doi:10.1182/asheducation-2010.1.21. PMID 21239766.
- ↑ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, Abraham J, Adair T, Aggarwal R, Ahn SY, Alvarado M, Anderson HR, Anderson LM, Andrews KG, Atkinson C, Baddour LM, Barker-Collo S, Bartels DH, Bell ML, Benjamin EJ, Bennett D, Bhalla K, Bikbov B, Bin Abdulhak A, Birbeck G, Blyth F, Bolliger I, Boufous S, Bucello C, Burch M, Burney P, Carapetis J, Chen H, Chou D, Chugh SS, Coffeng LE, Colan SD, Colquhoun S, Colson KE, Condon J, Connor MD, Cooper LT, Corriere M, Cortinovis M, de Vaccaro KC, Couser W, Cowie BC, Criqui MH, Cross M, Dabhadkar KC, Dahodwala N, De Leo D, Degenhardt L, Delossantos A, Denenberg J, Des Jarlais DC, Dharmaratne SD, Dorsey ER, Driscoll T, Duber H, Ebel B, Erwin PJ, Espindola P, Ezzati M, Feigin V, Flaxman AD, Forouzanfar MH, Fowkes FG, Franklin R, Fransen M, Freeman MK, Gabriel SE, Gakidou E, Gaspari F, Gillum RF, Gonzalez-Medina D, Halasa YA, Haring D, Harrison JE, Havmoeller R, Hay RJ, Hoen B, Hotez PJ, Hoy D, Jacobsen KH, James SL, Jasrasaria R, Jayaraman S, Johns N, Karthikeyan G, Kassebaum N, Keren A, Khoo JP, Knowlton LM, Kobusingye O, Koranteng A, Krishnamurthi R, Lipnick M, Lipshultz SE, Ohno SL, Mabweijano J, MacIntyre MF, Mallinger L, March L, Marks GB, Marks R, Matsumori A, Matzopoulos R, Mayosi BM, McAnulty JH, McDermott MM, McGrath J, Mensah GA, Merriman TR, Michaud C, Miller M, Miller TR, Mock C, Mocumbi AO, Mokdad AA, Moran A, Mulholland K, Nair MN, Naldi L, Narayan KM, Nasseri K, Norman P, O'Donnell M, Omer SB, Ortblad K, Osborne R, Ozgediz D, Pahari B, Pandian JD, Rivero AP, Padilla RP, Perez-Ruiz F, Perico N, Phillips D, Pierce K, Pope CA, Porrini E, Pourmalek F, Raju M, Ranganathan D, Rehm JT, Rein DB, Remuzzi G, Rivara FP, Roberts T, De León FR, Rosenfeld LC, Rushton L, Sacco RL, Salomon JA, Sampson U, Sanman E, Schwebel DC, Segui-Gomez M, Shepard DS, Singh D, Singleton J, Sliwa K, Smith E, Steer A, Taylor JA, Thomas B, Tleyjeh IM, Towbin JA, Truelsen T, Undurraga EA, Venketasubramanian N, Vijayakumar L, Vos T, Wagner GR, Wang M, Wang W, Watt K, Weinstock MA, Weintraub R, Wilkinson JD, Woolf AD, Wulf S, Yeh PH, Yip P, Zabetian A, Zheng ZJ, Lopez AD, Murray CJ, AlMazroa MA, Memish ZA (2012 թ․ դեկտեմբեր). «Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010». Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMID 23245604.
- ↑ 64,0 64,1 64,2 Mathers, Colin D, Cynthia Boschi-Pinto, Alan D Lopez and Christopher JL Murray (2001). «Cancer incidence, mortality and survival by site for 14 regions of the world» (PDF). Global Programme on Evidence for Health Policy Discussion Paper No. 13. World Health Organization.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ World Cancer Report 2014. World Health Organization. 2014. էջեր Chapter 5.13. ISBN 978-9283204299.
- ↑ Amitay, EL; Keinan-Boker, L (2015 թ․ հունիսի 1). «Breastfeeding and Childhood Leukemia Incidence: A Meta-analysis and Systematic Review». JAMA Pediatrics. 169 (6): e151025. doi:10.1001/jamapediatrics.2015.1025. PMID 26030516.
- ↑ 67,0 67,1 67,2 "Leukemia Facts & Statistics." Արխիվացված 16 Ապրիլ 2009 Wayback Machine The Leukemia & Lymphoma Society. Retrieved 2 July 2009.
- ↑ Horner MJ, Ries LAG, Krapcho M, Neyman N, et al. (eds). «SEER Cancer Statistics Review, 1975–2006». Surveillance Epidemiology and End Results (SEER). Bethesda, MD: National Cancer Institute. Արխիվացված օրիգինալից 2009 թ․ սեպտեմբերի 26-ին. Վերցված է 2009 թ․ նոյեմբերի 3-ին. «Table 1.4: Age-Adjusted SEER Incidence and U.S. Death Rates and 5-Year Relative Survival Rates By Primary Cancer Site, Sex and Time Period»
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ 69,0 69,1 James G. Gurney, Malcolm A. Smith, Julie A. Ross (1999) Cancer Incidence and Survival among Children and Adolescents, United States SEER program 1975–1995, chapter on Leukemia Արխիվացված 24 Դեկտեմբեր 2010 Wayback Machine Cancer Statistics Branch, National Cancer Institute, available online from the SEER web site Արխիվացված 24 Դեկտեմբեր 2010 Wayback Machine
- ↑ Childhood Blood Cancers | The Leukemia & Lymphoma Society Արխիվացված 5 Սեպտեմբեր 2012 Wayback Machine
- ↑ Facts 2012 from The Leukemia & Lymphoma Society Արխիվացված 14 Հոկտեմբեր 2012 Wayback Machine
- ↑ «Leukaemia (all subtypes combined) statistics». Cancer Research UK. Արխիվացված օրիգինալից 2014 թ․ հոկտեմբերի 7-ին. Վերցված է 2014 թ․ հոկտեմբերի 27-ին.
- ↑ Patlak, M (2002). «Targeting leukemia: From bench to bedside». FASEB Journal. 16 (3): 273. doi:10.1096/fj.02-0029bkt. PMID 11874976.
- ↑ Sontag, Susan (1978). Illness as Metaphor. New York: Farrar, Straus and Giroux. էջեր 18. ISBN 978-0-374-17443-9.
- ↑ «Search of: leukemia — List Results — ClinicalTrials.gov». Արխիվացված օրիգինալից 2010 թ․ սեպտեմբերի 15-ին.
- ↑ «Understanding Clinical Trials for Blood Cancers» (PDF). Leukemia and Lymphoma Society. Արխիվացված է օրիգինալից (PDF) 2011 թ․ հունվարի 5-ին. Վերցված է 2010 թ․ մայիսի 19-ին.
- ↑ Jaslow, Ryan. «New Leukemia Therapy Destroys Cancer by Turning Blood Cells into "Assassins"». CBSnews.com HealthPop section. Արխիվացված օրիգինալից 2014 թ․ մարտի 31-ին. Վերցված է 2011 թ․ օգոստոսի 11-ին.
- ↑ Coghlan, Andy (26 March 2013) Gene therapy cures leukaemia in eight days Արխիվացված 15 Մայիս 2015 Wayback Machine The New Scientist, Retrieved 15 April 2013
- ↑ «How we're beating leukaemia». Leukaemia & Lymphoma Research. Արխիվացված օրիգինալից 2013 թ․ սեպտեմբերի 27-ին. Վերցված է 2013 թ․ սեպտեմբերի 24-ին.
- ↑ 80,0 80,1 80,2 80,3 Shapira T, Pereg D, Lishner M (2008 թ․ սեպտեմբեր). «How I treat acute and chronic leukemia in pregnancy». Blood Rev. 22 (5): 247–59. doi:10.1016/j.blre.2008.03.006. PMID 18472198.
- ↑ 81,0 81,1 Koren G, Lishner M (2010). «Pregnancy and commonly used drugs in hematology practice». Hematology Am Soc Hematol Educ Program. 2010: 160–5. doi:10.1182/asheducation-2010.1.160. PMID 21239787.
Արտաքին հղումներ խմբագրել
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Լեյկեմիա» հոդվածին։ |
| Այս հոդվածի կամ նրա բաժնի որոշակի հատվածի սկզբնական կամ ներկայիս տարբերակը վերցված է Քրիեյթիվ Քոմմոնս Նշում–Համանման տարածում 3.0 (Creative Commons BY-SA 3.0) ազատ թույլատրագրով թողարկված Հայկական սովետական հանրագիտարանից (հ․ 4, էջ 535)։ |